Brûlure grave de l'adulte et de l'enfant

INTRODUCTION/GÉNÉRALITÉ
- La brûlure est une pathologie circonstancielle le plus souvent accidentelle, fréquente, et dans la très grande majorité des cas bénigne, relevant d’un simple traitement ambulatoire.1
- Il n’existe pas de définition officielle de la brûlure grave. Les experts proposent de distinguer le "brûlé grave à risque vital” et le “brûlé grave à risque fonctionnel”.
CATÉGORISATION DES BRÛLURES GRAVES
A) Chez l'adulte 1
1) Grade A - Grand brûlé :
- PAS < 90 mm Hg malgré la réanimation hémodynamique
- Nécessité de transfusion préhospitalière
- Détresse respiratoire aiguë et/ou ventilation mécanique difficile avec une SpO2 < 90%
2) Grade B - Brulé grave :
- Surface cutanée brûlée (SCB) > 20%
- SCB du troisième degré > 5%
- Syndrome d’inhalation de fumées
- Localisation à risque fonctionnel profonde : face, mains, pieds, périnée???? Brûlure électrique haut voltage
3) Grade C - Brûlé à risque de complications :
SCB < 20% MAIS :
- Terrain particulier : âge >75 ans, comorbidités sévères.
- Inhalation de fumées suspectée ou avérée
- Brûlure circulaire profonde
- Localisation à risque fonctionnel superficielle : face, mains, pieds, périnée, plis.
- SCB > 10%
- SCB du troisième degré entre 3 et 5%
- Brûlure électrique bas voltage, Brûlure chimique (acide fluorhydrique)
4) Grade D - Brûlé non grave :
- Brûlure thermique SCB second degré < 10% et SCB troisième degré < 3%
- Et absence de terrain particulier
- Et absence de brûlure circulaire
- Et absence de localisation à risque fonctionnel profonde : face, mains, pieds, périnée
B) Chez l'enfant
1) Grade A - Grand brûlé :
- Instabilité hémodynamique persistante malgré la réanimation
- Nécessité de transfusion préhospitalière
- Détresse respiratoire aiguë et/ou ventilation mécanique difficile avec une SpO2 < 90%
2) Grade B - Brulé grave :
- Surface cutanée brûlée (SCB) > 10%
- SCB du troisième degré >5%
- Nourrisson < 1 an
- Comorbidités sévères
- Syndrome d’inhalation de fumées
- Localisation à risque fonctionnel profonde : face, mains, pieds, périnée, plis de flexion
- Brûlure circulaire
- Brûlure électrique ou chimique
3) Grade C - Brûlé à faible risque de complications :
- SCB entre 5 et 10%
- Et nourrisson / enfant > 1 an
4) Grade D - Brûlé non grave :
- Brûlure thermique SCB second degré < 5%
- Et nourrisson / enfant > 1 an
- Et absence de terrain particulier
- Et absence de brûlure circulaire
- Et absence de localisation à risque fonctionnel
PHYSIOPATHOLOGIE
Votre texte ici
ÉPIDÉMIOLOGIE
- En France, des formes plus graves sont à l’origine d’environ 10 000 séjours hospitaliers chaque année, dont la moitié nécessite le recours à un centre spécialisé.
- Si ces formes les plus sévères sont grevées d’une mortalité relativement faible, force est de constater qu’elles sont responsables d’une morbidité très importante, avec des séquelles somatiques, psychiques et sociales lourdes, en conclusion de séjours hospitaliers, longs, coûteux, et mobilisant des moyens humains et financiers importants.
- L’incidence de la brûlure est quatre fois plus élevée chez l’enfant que chez l’adulte, avec environ 25% des séjours concernant des enfants de moins de 5 ans, le plus souvent brûlés par des liquides chauds.1
FACTEURS DE RISQUES
Votre texte ici
EXAMEN CLINIQUE
A) Interrogatoire :
- Circonstances de survenue
- Nature de la brûlure
- Tares associées.
B) Signes cliniques : évaluation des trois fonctions vitales :
- Neurologique
- Respiratoire
- Hémodynamique
La brûlure ne donne pas de trouble de la conscience : penser aux intoxications associées par fumées. Le brûlé est hypoxique, hypovolémique et algique.
C) Examen clinique complet à la recherche de traumatismes associés (polytraumatisme, lésions de blast…) : facteur aggravant.
D) Évaluation de la gravité initiale de la brûlure :
1) Profondeur : 4 niveaux de degré (d°) de brûlure (B).
- 1er degré (lésion superficielle de l’épiderme) : rougeur de la peau sans phlyctène, douleur
- 2ème degré superficiel (lésion jusqu’à la jonction dermo-épidermique) : phlyctène, rougeur à son fond, douleur
- 2ème degré profond (destruction de la jonction et atteinte du derme) : phlyctène, blancheur à son fond, pas de douleur
- 3ème degré et carbonisation (destruction totale du derme, atteinte de l’hypoderme et structures sous-jacentes) : aspect cartonné, couleur du blanc au noir, pas de douleur.
2) Localisation : face, circulaire d’un membre, pieds, mains, périnée
3) Rechercher les signes respiratoires en faveur d'une inhalation de fumées :
- Dysphonie : Raucité de la voix
- Suies dans l'oropharynx
- Dyspnée, inspiratoire ou expiratoire,
- Toux sèche,
- Expectorations noirâtres.
- L'auscultation pulmonaire peut retrouver wheezing, ronchi ou sibilants.
La présence de suies dans la bouche ou les expectorations, d’une dysphonie et/ou d’une hyperémie conjonctivale permettent de suspecter l’inhalation de fumées, bien que leur valeur prédictive positive soit médiocre. Leur absence permet d’exclure un syndrome d’inhalation de fumées.1
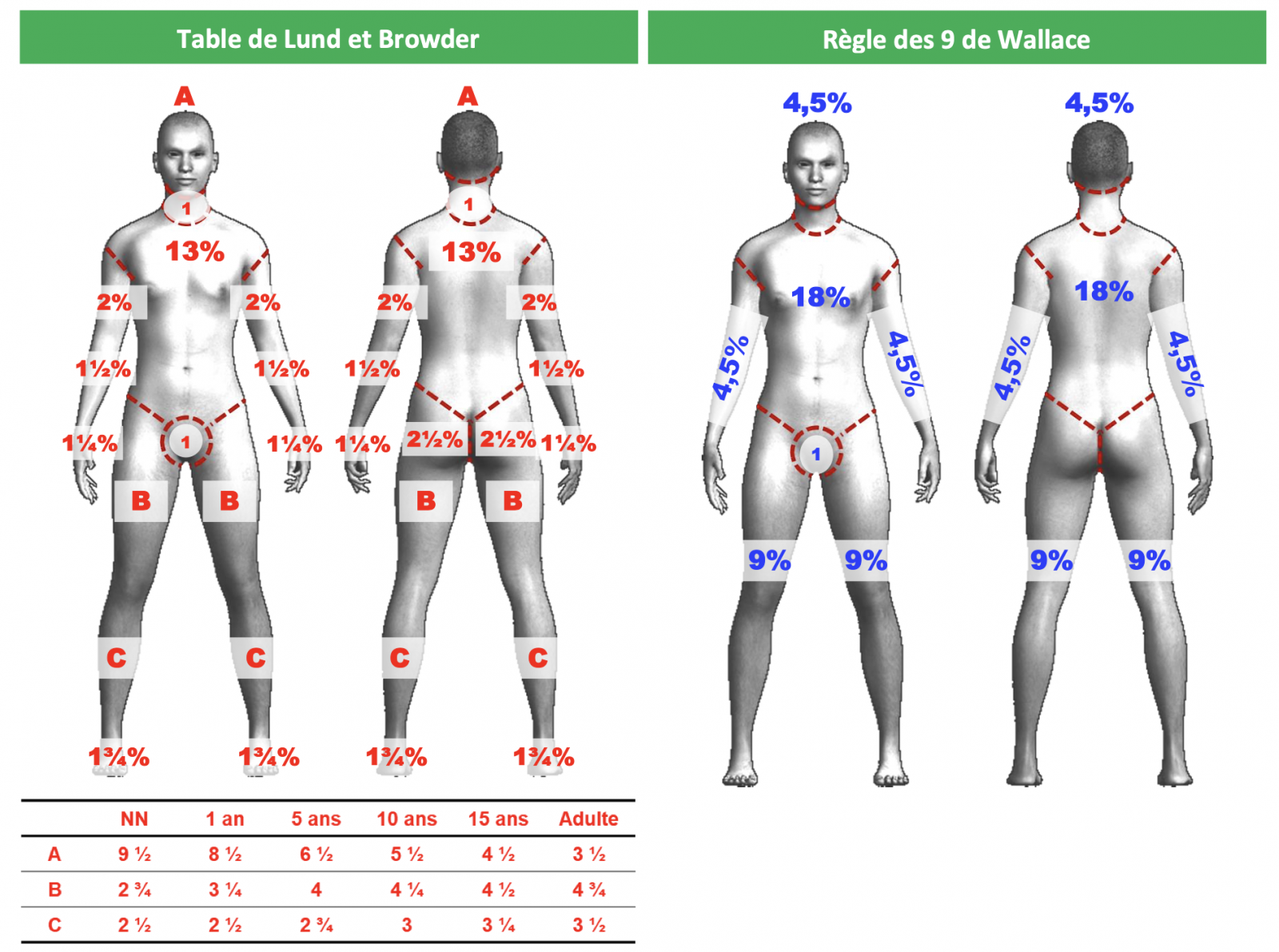
4) Evaluation de la Surface Cutanée Brûlée (SCB).
Chez l’enfant comme chez l’adulte, l’évaluation de la SCB conditionne d’une part son orientation vers un lieu de prise en charge spécialisé ou non, et d’autre part sa prise en charge initiale en termes d’apports hydroélectrolytiques dans les premières heures. Cette évaluation est une des pierres angulaires de la définition du brûlé grave : 1 1 1
- Les experts suggèrent d’utiliser la méthode standardisée de Lund et Browder (adulte ou pédiatrique) pour évaluer la surface cutanée brûlée.1 1 1 1 1
- L’échelle des 9 de Wallace ne s’applique que chez l’adulte.1
- Seules les brûlures de deuxième et troisième degrés comptent pour l’évaluation de la SCB.
- L’usage de la main (paume + doigts) du patient est une alternative, équivalent à 1% de SCB, est pratique, simple à enseigner et à retenir pour les primo-intervenants. Elle permet de limiter la surévaluation de la SCB.1
- L’évaluation peut être réalisée manuellement, ou facilitée par une application numérique de type E-burn®.1 1 L’application E-Burn CH Saint Luc-Saint Joseph est disponible sur smartphone et téléchargeable à l’aide des QR Codes fournis pour Apple et Androïd.

La table de Lund & Browder est utilisable chez l’adulte et l’enfant. L’échelle des 9 de Wallace ne s’applique que chez l’adulte. L’application E-Burn CH Saint Luc-Saint Joseph est disponible sur smartphone et téléchargeable à l’aide des QR Codes fournis pour Apple et Androïd. Dans tous les cas, la Surface Cutanée Brûlée d’intérêt ne comprend que les brûlures du 2ème et du 3ème degré.
EXAMENS COMPLÉMENTAIRES
Votre texte ici
DIAGNOSTICS DIFFÉRENTIELS
Votre texte ici
ÉTIOLOGIE
- Brûlures thermiques
- Brûlures chimiques
- Brûlures électriques
- Brûlures par radiation
COMPLICATIONS
Votre texte ici
PRISE EN CHARGE THÉRAPEUTIQUE
A) Régulation, admission en centre spécialisé, et télémédecine
- Les experts suggèrent de requérir sans délai à un avis spécialisé en cas de brûlure grave, afin d’envisager une hospitalisation dans un Centre de Traitement des Brûlés.1
- Les experts suggèrent d’utiliser la télémédecine pour améliorer l’évaluation initiale du brûlé grave.1 1 1 1
- Si une indication à une hospitalisation en Centre de Traitement des Brûlés est retenue, les experts suggèrent de privilégier une admission directe en Centre de Traitement des Brûlés.1 1 1 1 1
- Les experts suggèrent de réaliser une escarrotomie si la brûlure profonde induit une hyperpression compartimentale des membres ou du tronc compromettant la liberté des voies aériennes, la ventilation et/ou la fonction circulatoire, idéalement dans un Centre de Traitement des Brûlés par un praticien expérimenté :
- les brûlures circulaires au 3ème degré entraînent, par un mécanisme de constriction, une élévation de la pression à l’intérieur du compartiment anatomique concerné.
- Selon la topographie, cette hypertension se complique soit d’une ischémie aiguë de membre avec troubles neurologiques et nécrose d’aval, soit d’un syndrome du compartiment thoracique ou abdominal aux conséquences physiologiques multiples : diminution du débit cardiaque et de la compliance pulmonaire, hypoxie, hypercapnie, insuffisance rénale aiguë ou encore ischémie mésentérique.1 1
- L’escarrotomie (ou incision de décharge) est une procédure de décompression des tissus sous-cutanés en cas de brûlure circulaire au 3ème degré (parfois au 2ème degré profond).1
- Cette procédure est à risque de complications, principalement hémorragiques et infectieuses.1 1
- Une escarrotomie mal réalisée est associée à une sur-morbidité.1 1 1 1
B) Réanimation hémodynamique
Les experts suggèrent d’administrer 20 mL/kg d’une solution cristalloïde intraveineuse dans la première heure de prise en charge d’un brûlé avec une surface cutanée brûlée ≥ 20% chez l’adulte et ≥ 10% chez l’enfant :
- La brûlure grave induit un état de choc hypovolémique précoce lié à l’inflammation, au syndrome de fuite capillaire et aux altérations de la microcirculation.1
L’abord vasculaire doit être mis en place dans la période préhospitalière le plus rapidement possible :
- De préférence en zone non brûlée
- Une voie veineuse centrale fémorale est considérée en dernière intention.1
- En cas d’échec ou d’impossibilité, le recours à la voie intra-osseuse est recommandé.1
Les experts suggèrent l’utilisation des solutions cristalloïdes balancées (Ringer lactate) dans la prise en charge du brûlé grave :1 1
- caractérisés par une concentration en électrolytes proche de celle du plasma, en particulier pour les cations et anions fort (sodium et chlore).
- La perfusion de NaCl 0,9% est associée à un risque d’hyperchlorémie et d’acidose métabolique.
- Un risque d’insuffisance rénale aiguë supérieur avec le NaCl 0,9% est aussi suggéré par des essais randomisés en réanimation et aux urgences.1 1
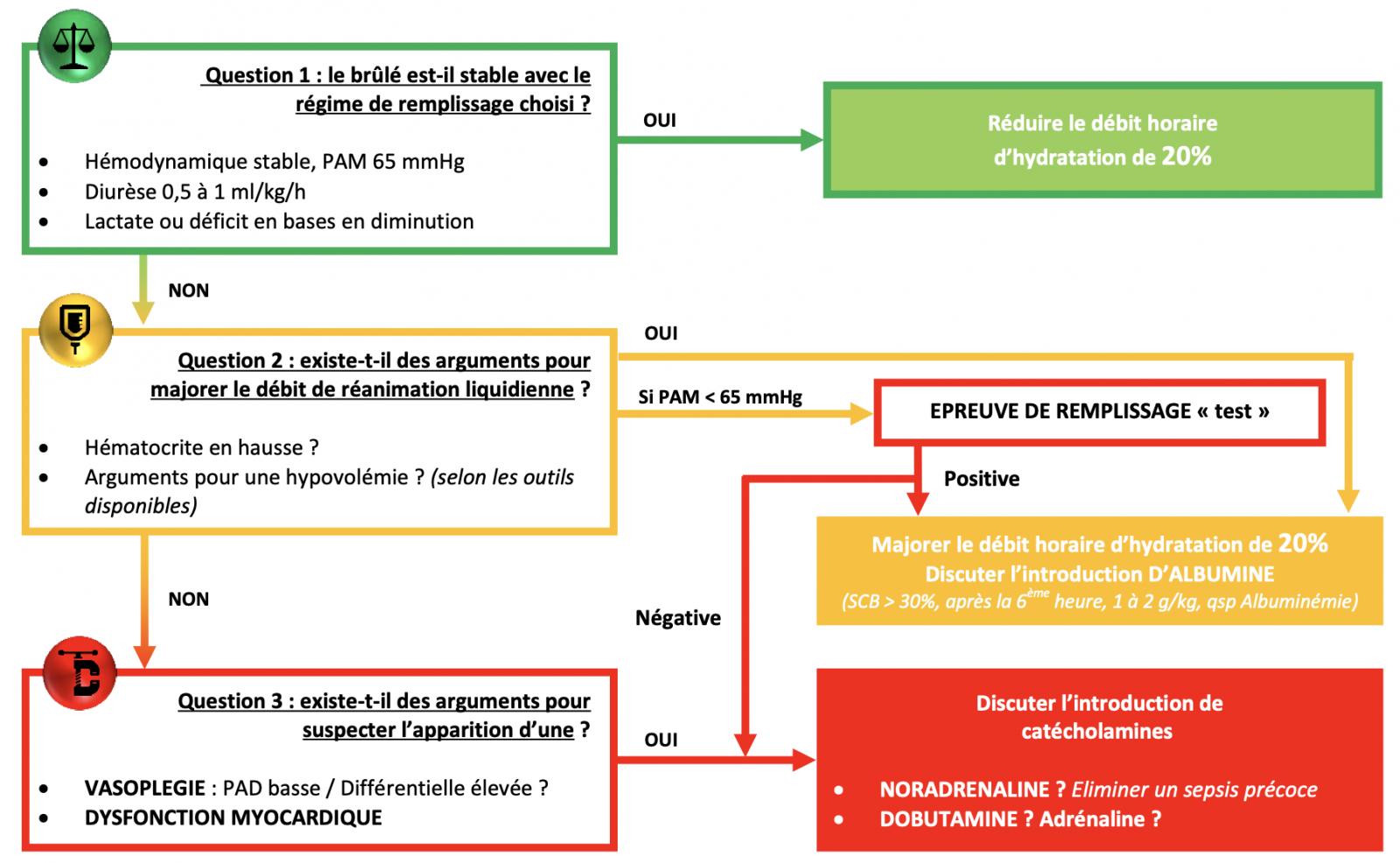
Les experts suggèrent d’utiliser une formule d’estimation du remplissage initial des brûlés intégrant au minimum le poids et la surface cutanée brûlée pour définir les apports initiaux (au-delà de la première heure) en solutés cristalloïdes.1 1 1
Les experts suggèrent d’ajuster dès que possible les volumes perfusés de réanimation liquidienne du brûlé grave au cours de la prise en charge en fonction des données de l’évaluation hémodynamique :
- Les formules de remplissage permettent d’obtenir une estimation indicative initiale des besoins en remplissage pour compenser les pertes hydriques et volémiques liées à la brûlure, mais sont imprécises.
- Les volumes d’administration des solutés nécessitent ainsi une adaptation à la réponse clinique et aux paramètres hémodynamique, permettant d’éviter les situations de remplissage insuffisant 1 ou excessif (« fluid creep »),1 toutes deux responsables d’une augmentation de la morbidité.1 1
- L’adaptation des débits de remplissage vasculaire au débit urinaire horaire est la plus simple et la plus rapide à obtenir. La cible de diurèse optimale n’a cependant pas été formellement identifiée et se situe usuellement entre 0,5 et 1 mL/kg/h pour des brûlures thermiques de l’adulte.
Les experts suggèrent d’utiliser l’administration d’albumine humaine chez les patients brûlés graves avec une surface cutanée brûlée supérieure à 30%, au-delà des 6 premières heures de prise en charge :
- l’albumine humaine peut aussi présenter une activité anti-inflammatoire et antioxydante.1
- Du fait des volumes de cristalloïdes administrés très importants chez le brûlé et de l’iatrogénie associée, les experts suggèrent une posologie d’albumine suffisante pour maintenir une albuminémie > 30 g/L chez le brûlé grave également (i.e. généralement entre 1 et 2 g/kg et par jour), avec pour objectif de diminuer les volumes de cristalloïdes à perfuser et la morbidité.
Les experts suggèrent rappellent que l’agence européenne du médicament (EMA) et l’agence nationale de sécurité du médicament (ANSM) contre-indiquent l’utilisation des Hydroxyethylamidons (HEA) chez le brulé grave.1


C) Voies aériennes et inhalation de fumées d’incendies
Les experts suggèrent de ne pas intuber systématiquement un patient avec une brûlure du visage ou du cou,1 1 mais d’intuber les patients présentant l’association d’une brûlure intéressant la totalité du visage et de l’une des situations suivantes :
- une brûlure profonde et circulaire du cou et/ou
- des symptômes d’obstruction des voies aériennes débutants ou installés (modification de la voix, stridor, dyspnée laryngée) et/ou
- une brûlure très étendue (surface cutanée brûlée ≥ 40%).
Une attention toute particulière sera portée aux patients exposés à des vapeurs ou à une inhalation de fumées d’incendies. Chez ces patients, la brûlure du visage ou du cou est associée au risque d’œdème de la glotte sans qu’elle n’expose au risque de détresse respiratoire.1 1 Une procédure anticipée d’intubation difficile doit être systématiquement mise en œuvre si l’on envisage l’intubation d’un brûlé de la face ou du cou.1 Chez les patients sans indication immédiate d’intubation orotrachéale, la situation clinique devra être réévaluée régulièrement durant le transport préhospitalier, puis après l’admission hospitalière.
Chez l’enfant, les indications et limitations de l’intubation relèvent des mêmes problématiques. En particulier, l’intubation trachéale n’est pas recommandée en l’absence de détresse respiratoire chez l’enfant brûlé par liquide chaud, même si cette brûlure atteint le visage et/ou le crâne et/ou le cou.
Les experts suggèrent de ne pas réaliser de fibroscopie bronchique en cas de suspicion d'inhalation de fumées d'incendie en dehors de centres spécialisés, afin de ne pas retarder le transfert :
- Si l’inhalation de fumées peut être suspectée d’après l’anamnèse (incendie en milieu clos) et la présence de suie sur le visage, une dysphonie, dyspnée, wheezing et/ou des expectorations noirâtres, la fibroscopie bronchique est généralement considérée comme l’examen de référence pour le diagnostic précoce du syndrome d’inhalation.
- La radiographie du thorax et la gazométrie sont, en effet, souvent peu contributives à la phase initiale.1
- La fibroscopie ne devrait sûrement être pratiquée que chez des patients déjà intubés, au risque de voir se dégrader l’état clinique des patients non intubés. Sa réalisation ne devrait en aucun cas retarder un transfert vers un centre spécialisé, l’impact de sa réalisation sur le pronostic ou le traitement n’étant pas établi.
Les experts suggèrent de ne pas administrer systématiquement d’hydroxocobalamine en cas d’inhalation de fumées d’incendie :
- Ils suggèrent de réserver l’administration d’hydroxocobalamine aux cas d’inhalation de fumées d’incendies avec suspicion élevée d’intoxication majeure aux cyanures chez l’adulte ou d’intoxication modérée chez l’enfant : Une inhalation de fumées d’incendie peut s’accompagner d’une intoxication au cyanure, elle-même potentiellement létale par toxicité mitochondriale.1
- L’hydroxocobalamine est l’antidote du cyanure le plus largement disponible en France.
- L’administration d’hydroxocobalamine doit certainement être réservée aux cas d’inhalation de fumées d’incendie avec suspicion d’intoxication grave au cyanure, tels l’arrêt cardiaque ou ventilatoire, l’état de choc, ou le coma.
- La concentration de lactate plasmatique a été corrélée à la concentration de cyanure plasmatique et permet probablement de guider les indications d’administration de l’hydroxocobalamine.
- La posologie recommandée chez l’adulte est de 5 grammes, et 10 g en cas d’arrêt cardiaque.
- Comparés aux adultes, les enfants, et ce d’autant qu’ils sont jeunes, présentent une ventilation alvéolaire par minute plus élevée, une masse corporelle plus faible et une relative immaturité métabolique qui contribuent à les rendre plus vulnérables à l’intoxication aux cyanures dans le contexte de l’inhalation de fumées.1 1 Compte tenu de la gravité de cette intoxication, un comité d’experts pédiatriques européens a récemment établi des recommandations concernant l’administration préhospitalière et hospitalière d’hydroxocobalamine chez l’enfant brûlé et suspect d’inhalation de fumées. Ainsi l’administration d’hydroxocobalamine (70 mg/kg, maximum 5 g) est recommandée en préhospitalier dans le contexte d’inhalation de fumées, devant des signes d’intoxication modérée (score de Glasgow ou GCS ≤ 13, confusion, stridor, voix rauque, polypnée, dyspnée particules de suie dans les voies aériennes) à sévère (GCS ≤ 8, convulsions, coma, mydriase, troubles hémodynamique graves, collapsus, dépression respiratoire).1
Les experts suggèrent de ne pas réaliser systématiquement une séance d’oxygénothérapie hyperbare en cas de suspicion d’intoxication au monoxyde de carbone secondaire à une inhalation de fumées d’incendie :
- Les indications potentielles de réalisation d’une ou plusieurs séances d’oxygénothérapie hyperbare (OHB) chez le brûlé grave sont d’une part l’intoxication au monoxyde de carbone (CO) suspectée ou avérée dans le cadre d’inhalation de fumées, afin de prévenir ou diminuer les séquelles neurologiques, et d’autre part l’amélioration potentielle de la cicatrisation des brûlures.
- Il convient probablement de discuter l’indication d’OHB au cas par cas, selon le terrain (enfant, grossesse), la gravité de l’intoxication, la gravité de la brûlure, la stabilité du patient, et la disponibilité d’un plateau technique dans des délais acceptables et avec une équipe spécialisée pour assurer les meilleures conditions de sécurité.
- L’ensemble des sociétés savantes s’accorde toutefois pour recommander l’oxygénothérapie normobare (ONB) dans cette indication. Ainsi, il conviendra d’administrer sans délai, et pour une durée de 6 à 12 heures, de l’oxygène normobare au masque haute concentration ou en FiO2 100% à tout patient présentant une intoxication au CO suspectée ou confirmée secondaire à une inhalation de fumées d’incendie.1
D) Anesthésie et analgésie
Les experts suggèrent d’utiliser une analgésie multimodale en titrant les médicaments antalgiques sur des échelles validées d’évaluation du confort et de l’analgésie :
- Le patient brûlé présente un syndrome inflammatoire, un hypermétabolisme et une fuite capillaire responsables d’hypovolémie.
- Les effets indésirables des médicaments analgésiques ou sédatifs peuvent être accrus chez le patient brûlé.
- Nécessité de titrer les médicaments administrés de façon à limiter les risques de sous et surdosage.
Les experts suggèrent d’utiliser la kétamine par voie intraveineuse en titration pour traiter les douleurs intenses induites par la brûlure, en association avec d’autres antalgiques :
- Les experts s’accordent sur l’efficacité de la kétamine pour traiter la douleur induite par la brûlure, tout en permettant une épargne morphinique.
- Les techniques d’anesthésie-locorégionale sont utilisables chez le brûlé en cas de brûlures segmentaires intéressant un territoire nerveux.1
Les experts suggèrent d’avoir recours à des techniques non-pharmacologiques en association avec les médicaments antalgiques au cours des pansements, lorsque la situation s’y prête chez le patient stable :1
E) Traitement local
Les experts suggèrent de refroidir les brûlures des patients avec une surface cutanée brûlée < 20% chez l’adulte et < 10% chez l’enfant, et en l’absence d’état de choc :
- Le refroidissement des brûlures a un intérêt pour limiter l’approfondissement.
- Un refroidissement de 20 minutes est associé à une diminution de la durée d’hospitalisation, du risque d’admission en soins continus et de greffes pour les brûlures inférieures à 25%.1 1
- La durée du refroidissement est de 20 minutes chez l’adulte avec un bénéfice persistant durant trois heures. 1 1 1 11
- Le refroidissement est classiquement réalisé avec de l’eau à 15° mais d’autres techniques existent.1
- La limite de surface brûlée au-delà de laquelle la balance bénéfice/risque est en défaveur du refroidissement est mal connue mais les experts proposent 10-15% chez l’enfant et 20-25 % chez l’adulte en l’absence d’état de choc.
Les experts suggèrent de couvrir les zones brûlées dès la phase initiale dans l’objectif de limiter l’hypothermie et le risque de contamination microbienne jusqu’à l’obtention d’un avis spécialisé :
- La couverture des brûlures joue un rôle antalgique, protège la plaie d’une contamination externe et permet de limiter les déperditions thermiques.
- La réalisation d’un pansement n’est nullement prioritaire, mais interviendra après une réanimation bien conduite.
- Si le patient ne peut être transféré vers un Centre de Traitement des Brûlés dans les heures suivant l’accident, il y aura lieu de réaliser un pansement plus complexe.
- De manière générale, le choix du type de pansement dépend notamment de la surface brûlée, de l’aspect local de la brûlure et de l’état général du patient, mais aussi des disponibilités locales.
- Les dispositifs de refroidissement externes (exemple : compresses à base de gel d’eau) ne doivent pas être laissés en place de manière prolongée, sur une surface corporelle de plus de 20%, afin de ne pas augmenter le risque d’hypothermie. Ainsi, lorsque la brûlure est étendue, le patient ne devra pas être transporté vers l’hôpital avec ces dispositifs.
- Les brûlures peuvent être couvertes, dès la phase préhospitalière, par un dispositif stérile : compresses, champs ou pansements-emballages non adhérents. La réalisation de ce type de pansement simple ne doit cependant pas retarder la suite de la prise en charge.
Les experts suggèrent de ne pas administrer d’antibioprophylaxie systémique chez le patient brûlé en dehors de la période périopératoire :
- Les patients brûlés graves sont cependant aussi une population à risque élevé de colonisation et d’infection à des bactéries multi-résistantes.1
- L’administration d’antibiotique prophylactique par voie systémique expose au risque de sélectionner des bactéries multirésistantes chez ces patients.1
F) Autres traitements
Les experts suggèrent de débuter un support nutritionnel dans les 12 heures suivant la brûlure, en privilégiant la voie orale ou entérale à la voie parentérale :
- L’instauration précoce d’une alimentation orale ou entérale (au cours des 6 à 12 premières heures) est associée à des bénéfices cliniques et biologiques, tels que l’atténuation de la réponse neuro-hormonale de stress et de la réponse hypermétabolique,1 1 une augmentation de la production des immunoglobulines,1 la réduction de l’incidence des ulcères de stress. En outre, cette stratégie permet de limiter le risque de déficit énergétique et protéique.1 1
- Les besoins énergétiques journaliers sont déterminés à l’aide de formules prédictives spécifiques au patient brûlé (Toronto chez l’adulte, Schofield chez l’enfant).1 1
- Les besoins protéiques se situent aux alentours de 1,5 à 2 g/kg/j chez l’adulte, et jusqu’à 3 g/kg/j chez l’enfant. 1 1
- Une supplémentation en glutamine (ou alpha-cétoglutarate) doit probablement être administrée dès les premiers jours chez les patients sévèrement brûlés et semble être associée à une réduction des infections à bactériémies à gram-négatif, de la durée de séjour à l’hôpital et de la mortalité hospitalière.1 1
- Chez l’adulte comme chez l’enfant brûlé, il faut apporter précocement une supplémentation en micronutriments. Les principaux éléments-traces concernés sont le cuivre, le zinc et le sélénium. Les principales vitamines devant être supplémentées sont les vitamines B, C, D et E. 1 1 1 1 1 1 Les besoins en micronutriments sont élevés et ne sont pas couverts par une alimentation orale ou entérale.
Les experts suggèrent d’administrer une thromboprophylaxie à la phase initiale chez le brûlé grave :
- Une hypercoagulabilité est fréquemment observée, qui s’explique par une élévation de la numération plaquettaire, du fibrinogène ainsi que des facteurs V et VIII, associés à une chute de l’antithrombine III (AT III) et des protéines C et S.1
- Il en résulte une incidence importante des thromboses veineuses profondes (TVP), de l’ordre de 0,9 à 5,9% dans les cohortes rétrospectives en l’absence de prophylaxie thromboembolique.1 1
- En pédiatrie, la thromboprophylaxie est indiquée dès la puberté ou si un cathéter veineux central est en place.
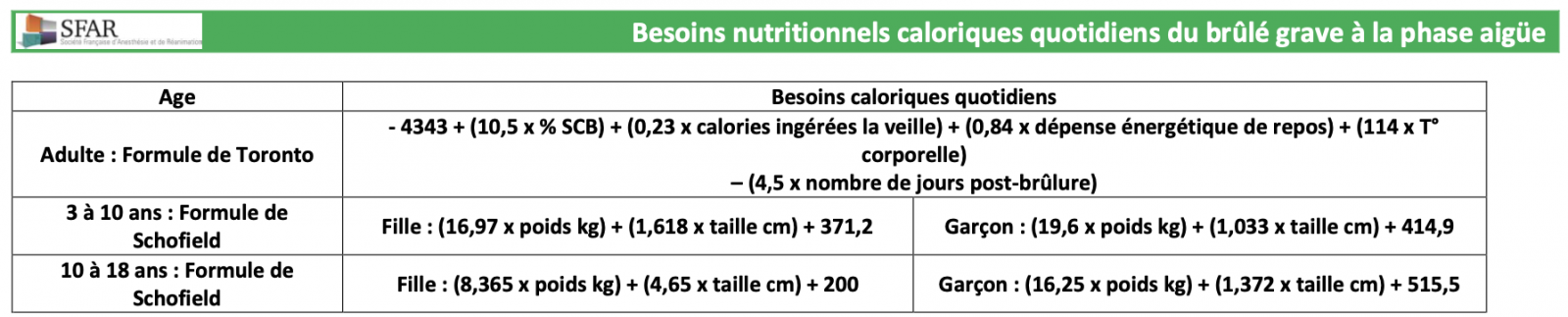
La dépense énergétique de repos se calcule à l’aide de la formule de Harris et Benedict. L’apport en vitamines et éléments-traces n’est pas une priorité des premières heures et les doses requises sont disponibles dans les RFE « Nutrition Artificielle en Réanimation » de la SFAR.
STRATÉGIE : BRÛLURE GRAVE ADULTE
A) Catégorisation des Brûlures Graves et Orientation
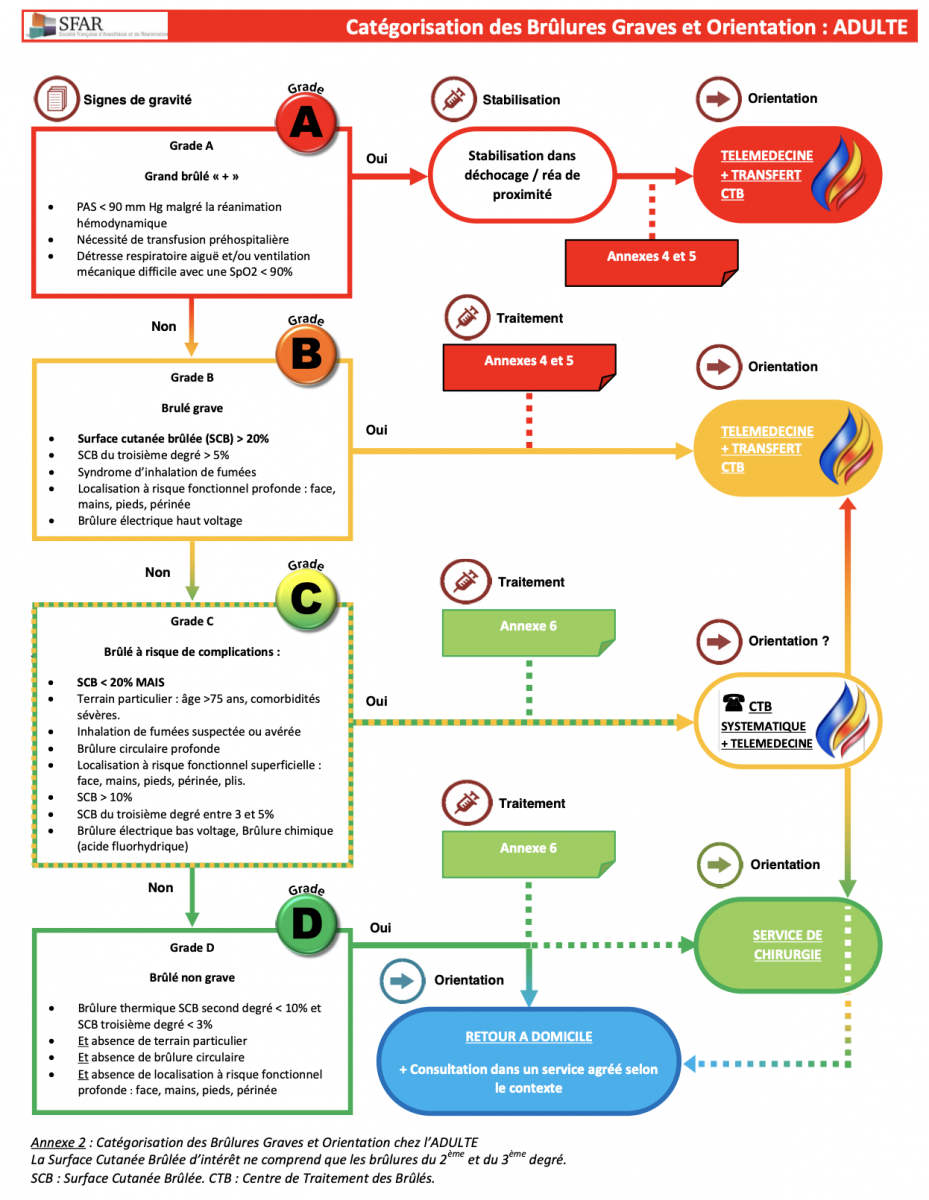
La Surface Cutanée Brûlée d’intérêt ne comprend que les brûlures du 2ème et du 3ème degré. SCB : Surface Cutanée Brûlée. CTB : Centre de Traitement des Brûlés.
B) Check-list de traitement d’un brûlé grave
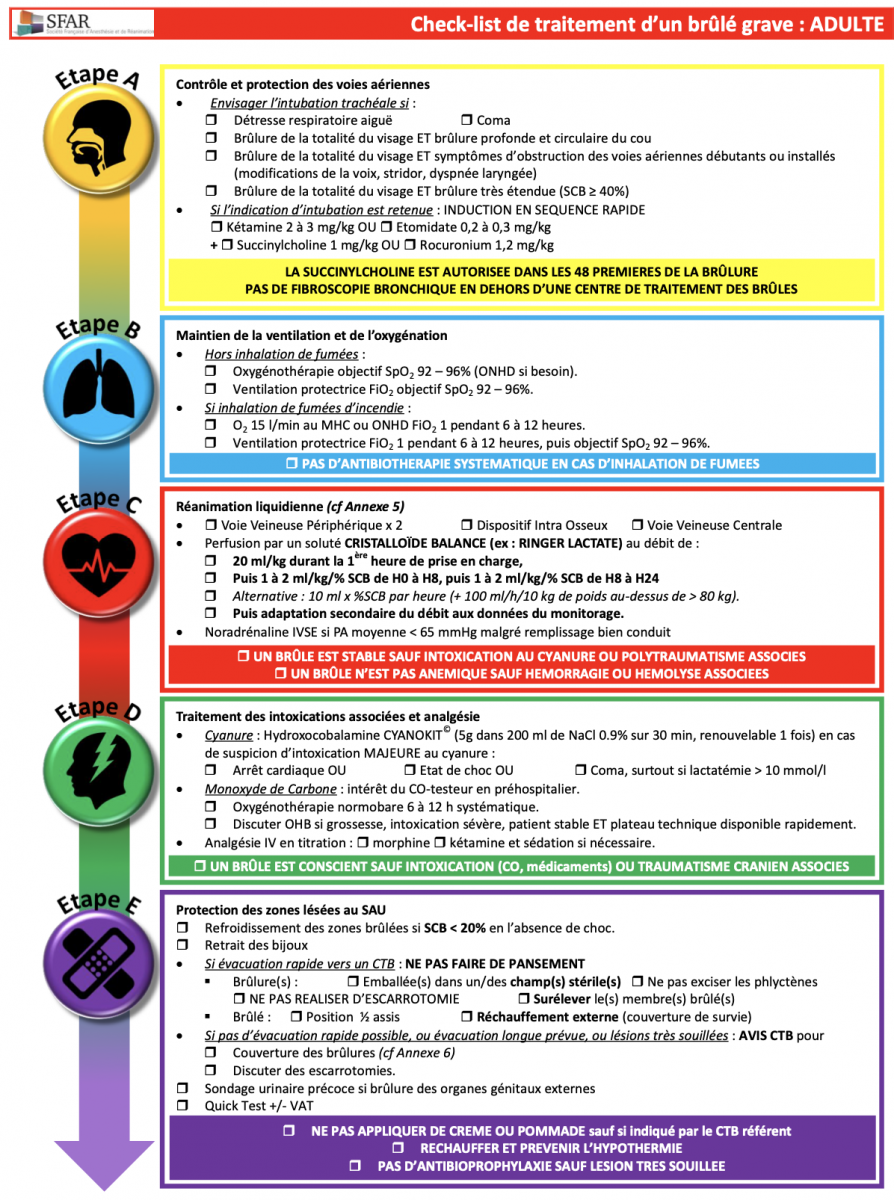
CTB : Centre de Traitement des Brûlés ; MHC : Masque Haute Concentration ; OHB : Oxygénothérapie HyperBare ; ONHD : Oxygénothérapie Nasale à Haut Débit ; SCB : Surface Cutanée Brûlée ; Vaccin Anti Tétanique
STRATÉGIE : BRÛLURE GRAVE ENFANT
A) Catégorisation des Brûlures Graves et Orientation
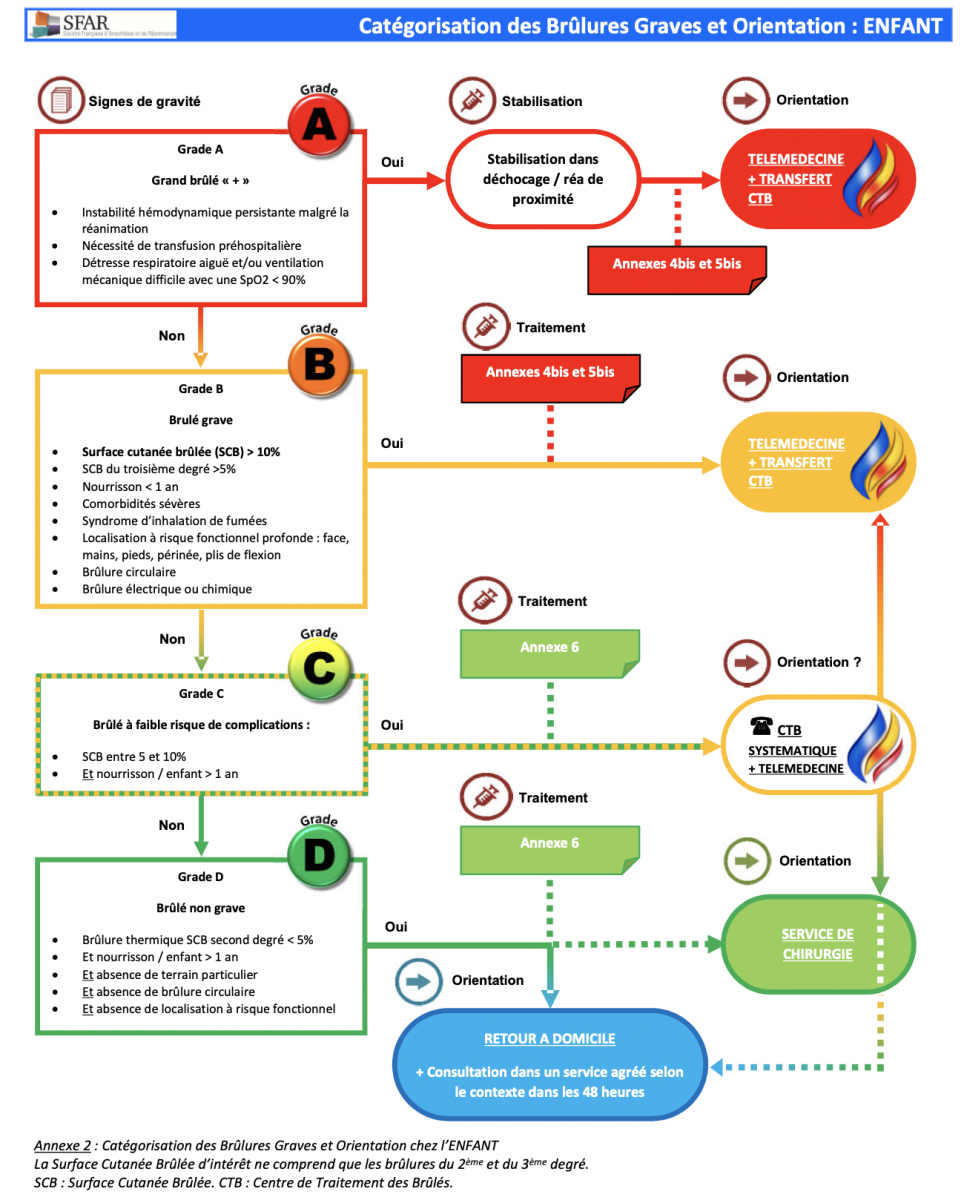
La Surface Cutanée Brûlée d’intérêt ne comprend que les brûlures du 2ème et du 3ème degré. SCB : Surface Cutanée Brûlée. CTB : Centre de Traitement des Brûlés.
B) Check-list de traitement d’un brûlé grave
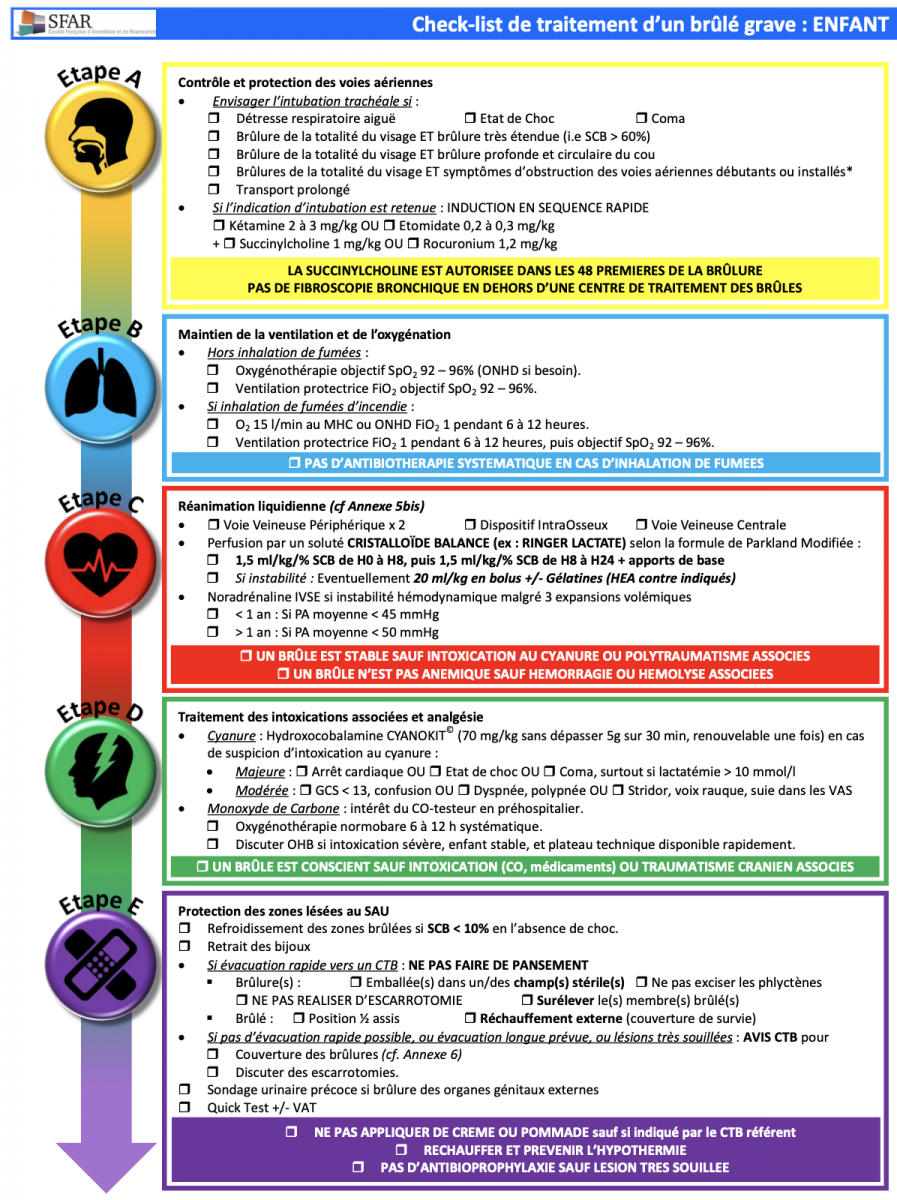
* i.e. modification de la voix, stridor, dyspnée laryngéeCTB : Centre de Traitement des Brûlés ; MHC : Masque Haute Concentration ; OHB : Oxygénothérapie HyperBare ; ONHD : Oxygénothérapie Nasale à Haut Débit ; SCB : Surface Cutanée Brûlée ; Vaccin Anti Tétanique
ÉVOLUTION/PRONOSTIC
Votre texte ici
PRÉVENTION
Votre texte ici
SURVEILLANCE
Votre texte ici
CAS PARTICULIERS
Votre texte ici
THÉRAPIES FUTURES
Votre texte ici
