Trouble obsessionnel compulsif

INTRODUCTION/GÉNÉRALITÉ
- Il s’agit désormais d’une catégorie indépendante dans le DSM 5.
- Il débute en général chez le sujet jeune ou dès l’enfance.
- Il est caractérisé par 2 types de symptômes : les obsessions et les compulsions.
HISTORIQUE
Votre texte ici
PHYSIOPATHOLOGIE
Votre texte ici
ÉPIDÉMIOLOGIE
- Sa prévalence est de 2% sur la vie entière sans prédominance de sexe.
FACTEURS DE RISQUES
Votre texte ici
EXAMEN CLINIQUE
A) Les obsessions
- Ce sont des irruptions de pensées, de pulsions, d’images s’imposant au patient, de façon répétitive et persistante, intrusive et inappropriée, en désaccord avec sa pensée consciente mais vécues comme provenant de lui-même.
- Elles sont source d’anxiété et d’inconfort.
- Le patient fait des efforts pour les réprimer par d’autres pensées ou actions.
B) Les compulsions
- Ce sont des comportements répétitifs ou des actes mentaux que le patient se sent obligé d’accomplir pour diminuer l’angoisse liée à une obsession ou selon certaines règles applicables de manière inflexible.
- Elles peuvent s’organiser sous forme de rituels précis et stéréotypés.
Les grandes thématiques du TOC sont regroupées dans le tableau suivant :
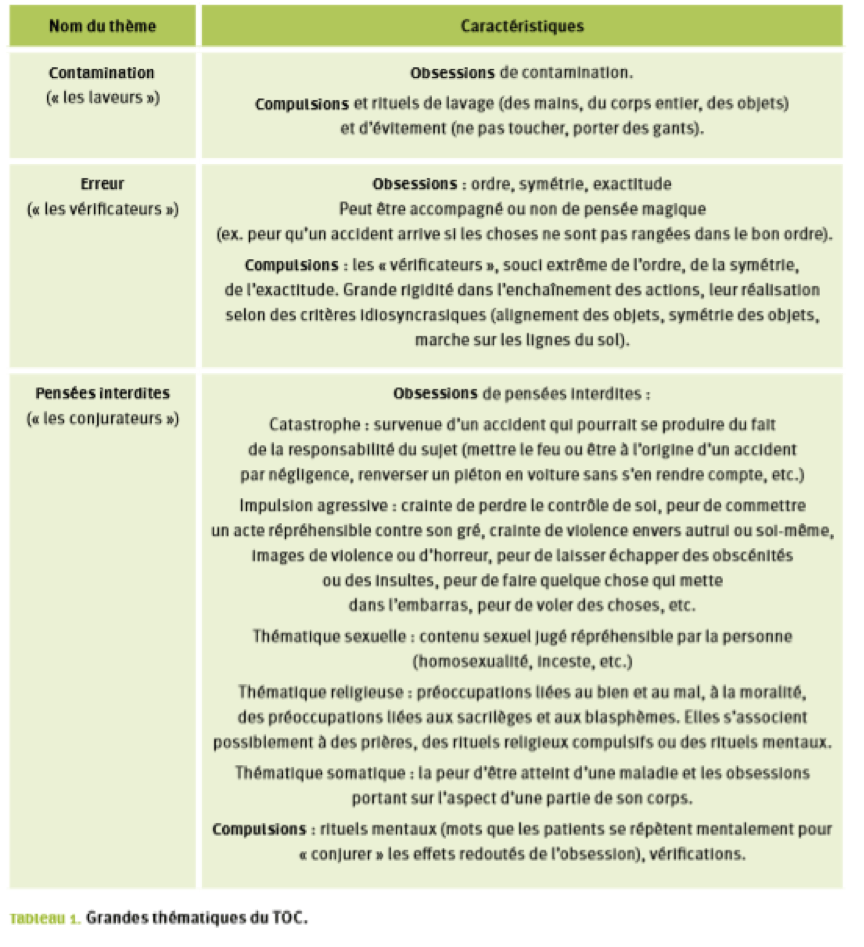
- Les patients ont souvent une bonne conscience du trouble (insight), notamment de son caractère excessif et incontrôlable; un insight faible est un facteur de mauvais pronostic.
- On peut observer également des comportements d’évitement de certaines situations pour limiter la survenue des symptômes.

EXAMENS COMPLÉMENTAIRES
Votre texte ici
DIAGNOSTICS DIFFÉRENTIELS
Il faudra éliminer :
- un trouble neurologique: syndrome Gilles de la Tourette, chorée de Huntington
- un trouble schizophrénique ou l’idée délirante fait l’objet d’une conviction inébranlable
- un épisode dépressif majeur ou les ruminations anxieuses sont congruentes à l’humeur
- les tics qui ne sont pas précédés d’obsessions
- l’hypochondrie
- les autres troubles anxieux
- La personnalité obsessionnelle.
ÉTIOLOGIE
Votre texte ici
COMPLICATIONS
A) Comorbidités :
- Elles sont fréquentes avec l’épisode dépressif caractérisé, les troubles addictifs et anxieux, les tics, les autres troubles du spectre obsessionnel et compulsif (trichotillomanie, dermatillomanie, obsession d’une dysmorphie corporelle).
B) Complications :
- Elles sont fréquentes : épisode dépressif majeur et troubles addictifs; le risque suicidaire doit être évalué régulièrement. L’évolution est chronique avec des recrudescences symptomatiques. L’impact sur le fonctionnement social est variable.
PRISE EN CHARGE THÉRAPEUTIQUE
L’éducation thérapeutique a une place primordiale dans la prise en charge de ce trouble et vise à :
- rassurer le patient
- informer sur le trouble, sa tendance à la chronicité, son impact fonctionnel
- informer sur l’existence de traitements médicamenteux efficaces et leurs règles de prescription particulières.
- réaliser les exercices de TCC en dehors des séances
- rencontrer les proches et les impliquer dans la prise en charge
Les TCC sont au premier plan : technique d’exposition avec prévention de la réponse qui consiste à confronter progressivement le patient aux stimuli anxiogènes (conditions qui déclenche les obsessions) sans recourir à ses rituels qui sont en fait des stratégies d’évitement de l’anxiété. L’objectif est d’apprendre au patient à faire face à l’anxiété.
L’association TCC/antidépresseur est une option thérapeutique intéressante entrainant une amélioration supérieure à une utilisation séparée.
La plupart des IRS ont une efficacité démontrée dans le TOC. Ils sont recommandés en première intention.
- Les antidépresseurs sont plus efficaces sur les pensées obsédantes que sur les compulsions.
- Les posologies sont plus élevées que dans l’EDC (souvent le double) mais l’instauration doit se faire avec la plus faible posologie.
- Le délai d’action est plus important que dans l’EDC: 10 à 12 semaines pour l’efficacité maximale
- La durée du traitement est de 1 à 2 ans à dose maximale pour éviter les rechutes avec ensuite une diminution progressive jusqu’à la dose minimale efficace et un éventuel arrêt complet.
- En cas de résistance au traitement, il est extrêmement important de maintenir le traitement au moins 12 semaines avant de conclure à un échec.
La clomipramine est recommandée en deuxième intention pour des raisons de moindre tolérance après échec de plusieurs IRS.
Dans le cas de TOC résistant au traitement, les antipsychotiques atypiques peuvent être associés au traitement antidépresseur en prise en charge spécialisée.
Les benzodiazépines peuvent être utilisées de manière ponctuelle en palliatif en cas d’anxiété aigue invalidante.
La stimulation cérébrale profonde est actuellement évaluée dans le cadre des TOC résistants.
ÉVOLUTION/PRONOSTIC
Votre texte ici
PRÉVENTION
Votre texte ici
SURVEILLANCE
Votre texte ici
CAS PARTICULIERS
Votre texte ici
THÉRAPIES FUTURES
Votre texte ici
