Dénutrition de l'enfant et de l'adulte

INTRODUCTION/GÉNÉRALITÉ
- La dénutrition fait l’objet depuis de nombreuses années de tentatives de définition.
- Elle doit être dissociée des états de malnutrition par excès (surpoids et obésité) et des carences spécifiques. Elle est donc perçue comme une malnutrition par défaut d’apport, amenant le plus souvent à un amaigrissement.
- Le terme de « sous-nutrition » (undernutrition), de plus en plus utilisé dans les pays de langue anglaise, pourrait être plus informatif que le terme de « dénutrition ».
- Il est recommandé de retenir la définition suivante de la dénutrition : la dénutrition représente l’état d’un organisme en déséquilibre nutritionnel.
- Le déséquilibre nutritionnel est caractérisé par un bilan énergétique et/ou protéique négatif.
- Le déséquilibre inhérent à la dénutrition conduit à des effets délétères sur les tissus avec des changements mesurables des fonctions corporelles et/ou de la composition corporelle, associés à une aggravation du pronostic des maladies.1
HISTORIQUE
Votre texte ici
PHYSIOPATHOLOGIE
Votre texte ici
ÉPIDÉMIOLOGIE
- La dénutrition est un problème majeur de santé publique qui concerne plus de 2 millions de personnes en France.1
FACTEURS DE RISQUES
Votre texte ici
EXAMEN CLINIQUE
- Le diagnostic de dénutrition est exclusivement clinique.
- L’examen du dénutri doit chercher des signes carentiels, évaluer la force musculaire et compter les apports alimentaires.
- Le poids habituel du sujet doit toujours être précisé afin d’évaluer l’amaigrissement en % du poids normal. Le poids doit être mesuré à chaque consultation et/ou hospitalisation et renseigné dans le dossier médical.
- Le BMI (ou IMC, indice de masse corporelle) est égal au poids corporel divisé par le carré de la taille (en mètre). Un indice de masse corporelle (IMC) normal ou élevé n’exclut pas la possibilité d’une dénutrition (une personne en surpoids ou obèse peut être dénutrie). En effet, un surpoids ou une obésité peut faire méconnaître une dénutrition (notamment avec un hypercatabolisme souvent lié à un stress inflammatoire également à l’origine d’une perte de masse et de fonction musculaires). L’obésité constitue, certes, une comorbidité dans certaines situations cliniques mais une dénutrition modérée ou sévère pénalise plus lourdement le pronostic des pathologies chroniques ou aiguës. Depuis avril 2018, de nouvelles courbes d’IMC pour les enfants s’appliquent au diagnostic de la dénutrition.1 Le seuil d’IMC pour le diagnostic de dénutrition chez la personne âgée reste à 21, conformément aux recommandations de 2007 (qui seront prochainement révisées).
- A l’intérieur du concept de dénutrition, la plupart des auteurs ont depuis longtemps reconnu deux grandes formes, qui en réalité sont un continuum: une forme avec un amaigrissement isolé, et une forme avec la présence d’œdèmes. La forme sans œdème, la plus fréquente chez l’adulte, a été classiquement appelée marasme et celle avec œdèmes a été appelée kwashiorkor.1
A) Interrogatoire
L’interrogatoire alimentaire cherche une anorexie et/ou une modification des apports alimentaires et en précise l’importance et l’ancienneté. Il apprécie le niveau des apports énergétiques et azotés, d’après la reprise rétrospective des apports sur les jours précédents.
- contexte pathologique : troubles digestifs, maladie chronique évolutive, traitements en cours
- activité physique quotidienne : sujet confiné au lit, dans son appartement, ou au contraire maintenant une activité sportive ;
- fatigabilité pour un effort modeste (le simple lever), ou plus important (marche prolongée, montée des escaliers) ;
- poids antérieur du sujet (à telle date).
B) Examen clinique
- Degré d’activité physique et intellectuelle : fatigabilité lors de l’épreuve du tabouret (possibilité de se relever étant accroupi), état psychique .
- Présence d’œdèmes déclives (en faveur d’une hypoalbuminémie).
- Modifications de la peau (sèche, écailleuse), des ongles, des cheveux (secs, cassants), des lèvres (chéilite, perlèches), de la langue (glossite), aspect du faciès et palpation des masses musculaires.
- Poids corporel et indice de masse corporelle :
- Le poids corporel est mesuré chez un patient déshabillé, vessie vide, à jeun, sur une balance fiable. Sa valeur est rapportée au poids antérieur habituel du sujet (il est important de connaître la vitesse de la perte de poids) et au poids idéal (il existe des tables en fonction de la taille et du sexe).
- L’indice de masse corporelle (IMC, ou body mass index, BMI) exprime le poids en fonction du carré de la taille (p/t2 en kg/m2). Les normes du BMI sont comprises entre 18,5 et 25 chez l’adulte de moins de 70 ans et entre 21 et 25 après 70 ans. Une surcharge adipeuse mais avec fonte musculaire, comme au cours d’une corticothérapie prolongée, peut donner une valeur normale d’IMC (obésité sarcopénique). Il faut tenir compte de l’existence éventuelle d’œdèmes (la présence d’œdèmes signe l’existence d’une rétention d’eau déjà de 4–5 litres), d’une ascite, ou d’une inflation hydrosodée notamment chez le malade de réanimation, et connaître les difficultés de la pesée du sujet grabataire.
C) Mesures anthropométriques
- Les mesures anthropométriques le plus souvent utilisées comprennent l’épaisseur cutanée tricipitale mesurée à l’aide d’un compas spécial, le périmètre du bras mesuré au milieu du bras non dominant, et la circonférence musculaire brachiale tirée des deux mesures précédentes. La circonférence musculaire brachiale est un bon reflet de la masse musculaire de l’organisme.1
EXAMENS COMPLÉMENTAIRES
A) Biologie
1) Créatinine urinaire
- L’élimination sur 24 heures de créatinine est le reflet de la masse musculaire de l’organisme. L’excrétion de 1 g/24 h correspond à une masse musculaire de 17 à 20 kg.
2) Albuminémie
- Sa demi-vie est longue (20 jours). Sa valeur normale diminue avec l’âge. Elle est comprise entre 38 et 45 g/L. Elle baisse en cas de malnutrition sévère et ancienne, ou de fuite importante d’origine rénale ou digestive. Mais aussi, sa baisse peut être le témoin d’une hémodilution, d’une insuffisance hépato-cellulaire ou d’un syndrome infectieux ou inflammatoire.
3) Transthyrétine (préalbumine)
- L’intérêt de son dosage tient à sa demi-vie brève (2 jours). Elle se modifie plus rapidement que l’abuminémie.1
DIAGNOSTICS DIFFÉRENTIELS
Votre texte ici
ÉTIOLOGIE
La dénutrition peut être liée à :
- un déficit d’apport isolé
- une augmentation des dépenses ou des pertes énergétiques et/ou protéiques
- l’association d’un déficit d’apport à une augmentation des dépenses ou des pertes énergétiques et/ou protéiques.1
A) Mécanismes
- Si les sorties (métabolisme, dépense liée à l’activité physique, fuites urinaires ou digestives, malabsorption) sont supérieures aux entrées, il y aura à plus ou moins court terme dénutrition.
- La dénutrition sera de type énergétique (ex. : marasme) si la balance énergétique est négative, de type protéique (ex. : kwashiorkor) si c’est le bilan azoté, de type mixte quand les deux sont négatifs. La dénutrition énergétique met un certain temps à se constituer car l’organisme en bilan négatif puise dans ses réserves (le tissu adipeux). La dénutrition protéique est plus rapide car les réserves musculaires et viscérales sont limitées et peu mobilisables ; les synthèses protéiques sont très vite affectées.
B) Principales causes de dénutrition
1) Réduction des apports alimentaires
- La dénutrition est essentiellement énergétique, réalisant l’état de marasme. Une dénutrition protéique prédominante type kwashiorkor est observée dans le cas où la réduction alimentaire touche préférentiellement les protéines, ce qui peut être la conséquence d’une alimentation à base de céréales carencée en certains acides aminés essentiels.
- La diminution des apports est parfois volontaire (anorexie psychogène) ou secondaire à une baisse de l’appétit, observée dans toute maladie évolutive sévère, à une dysphagie ou des troubles de la déglutition, à des troubles digestifs post-prandiaux.
- La maldigestion (par exemple d’origine pancréatique) et la malabsorption intestinale conduisent aussi à une réduction nette des entrées alimentaires. Chaque fois qu’elle est pure et ne s’accompagne pas d’un hypercatabolisme ou d’une exsudation, la malabsorption donne un tableau de dénutrition énergétique prédominante (marasme), similaire à l’anorexie. C’est donc d’abord la masse grasse et le poids qui sont diminués, puis secondairement la masse musculaire (créatininurie et périmètre musculaire), tandis que les protéines viscérales sont longtemps préservées.
2) Hypermétabolisme
- Cette situation s’observe dans toutes les formes graves et/ou étendues de diverses affections septiques (septicémies, tuberculose évoluée, abcès profond…), néoplasiques (cancer du poumon, du pancréas, leucémie aiguë…), ou inflammatoires (pancréatite aiguë sévère, maladies inflammatoires systémiques). Les protéines sont rapidement touchées et ce type de dénutrition s’accompagne précocement d’une diminution des taux d’albumine et des protéines à demi-vie courte (kwashiorkor) et retentit plus tardivement sur la courbe pondérale.
3) Pertes protéiques anormales
- Elles peuvent être cutanées (brûlures, dermatoses aiguës type syndrome de Lyell, escarres étendues), urinaires (syndrome néphrotique) ou digestives (entéropathie exsudative). La perte de plasma et de protéines entières telles que l’albumine a des conséquences plus graves pour l’organisme qu’une réduction équivalente des apports alimentaires en protéines car les capacités de synthèse de l’organisme sont assez rapidement dépassées. Il en résulte une hypoalbuminémie et l’apparition rapide d’œdèmes.
- Ces différents mécanismes de la dénutrition peuvent s’associer de façon diverse. Par exemple, dans une entérocolite aiguë grave, l’anorexie, la malabsorption, l’hypercatabolisme et l’exsudation protéique additionnent leurs effets pour entraîner une dénutrition rapide.1
COMPLICATIONS
- La dénutrition s’accompagne de complications propres.
- Le pronostic vital est engagé lorsqu’il existe une dénutrition sévère avec épuisement des réserves lipidiques et protéiques musculaires et viscérales.
- L’ensemble des tissus à renouvellement protéique rapide se trouve affecté par l’insuffisance de matériau de synthèse, notamment le muscle (sarcopénie), la moelle osseuse (anémie, leucopénie).
- L’atteinte des muscles squelettiques (sarcopénie) est responsable d’une diminution de la force musculaire, d’une augmentation de la fatigabilité, expliquant l’asthénie physique puis ultérieurement l’immobilisation compliquée d’escarres. La ventilation est diminuée par la moindre performance du diaphragme et des muscles intercostaux. Les réponses aux agressions, aux thérapeutiques lourdes, sont inadaptées, ce qui explique l’augmentation de la morbidité et de la mortalité chez les malades dénutris hospitalisés.1
PRISE EN CHARGE THÉRAPEUTIQUE
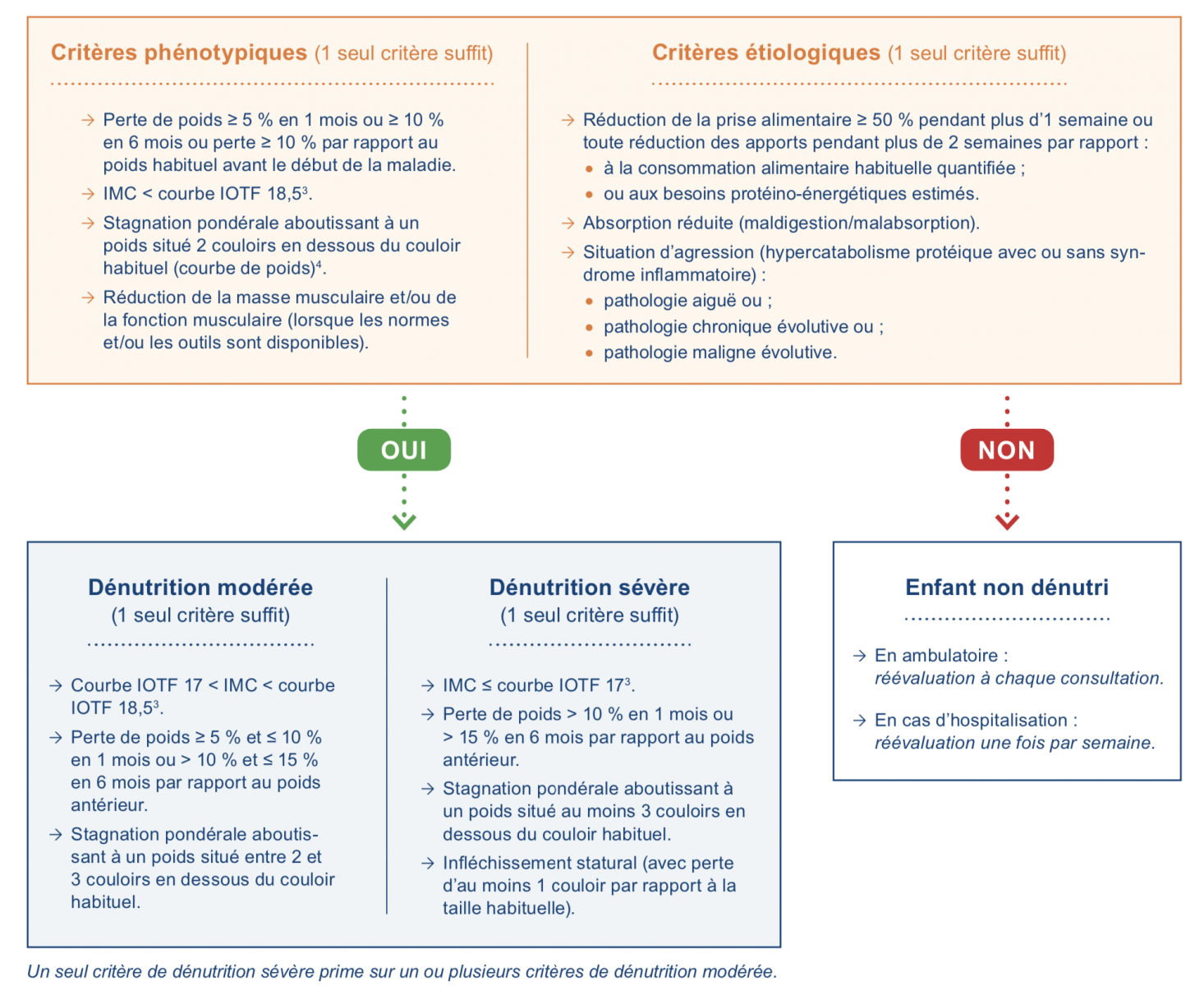
A) Diagnostic de la dénutrition de l’enfant (< 18 ans)
Critères pour le diagnostic de dénutrition : présence d’au moins 1 critère phénotypique et 1 critère étiologique.1

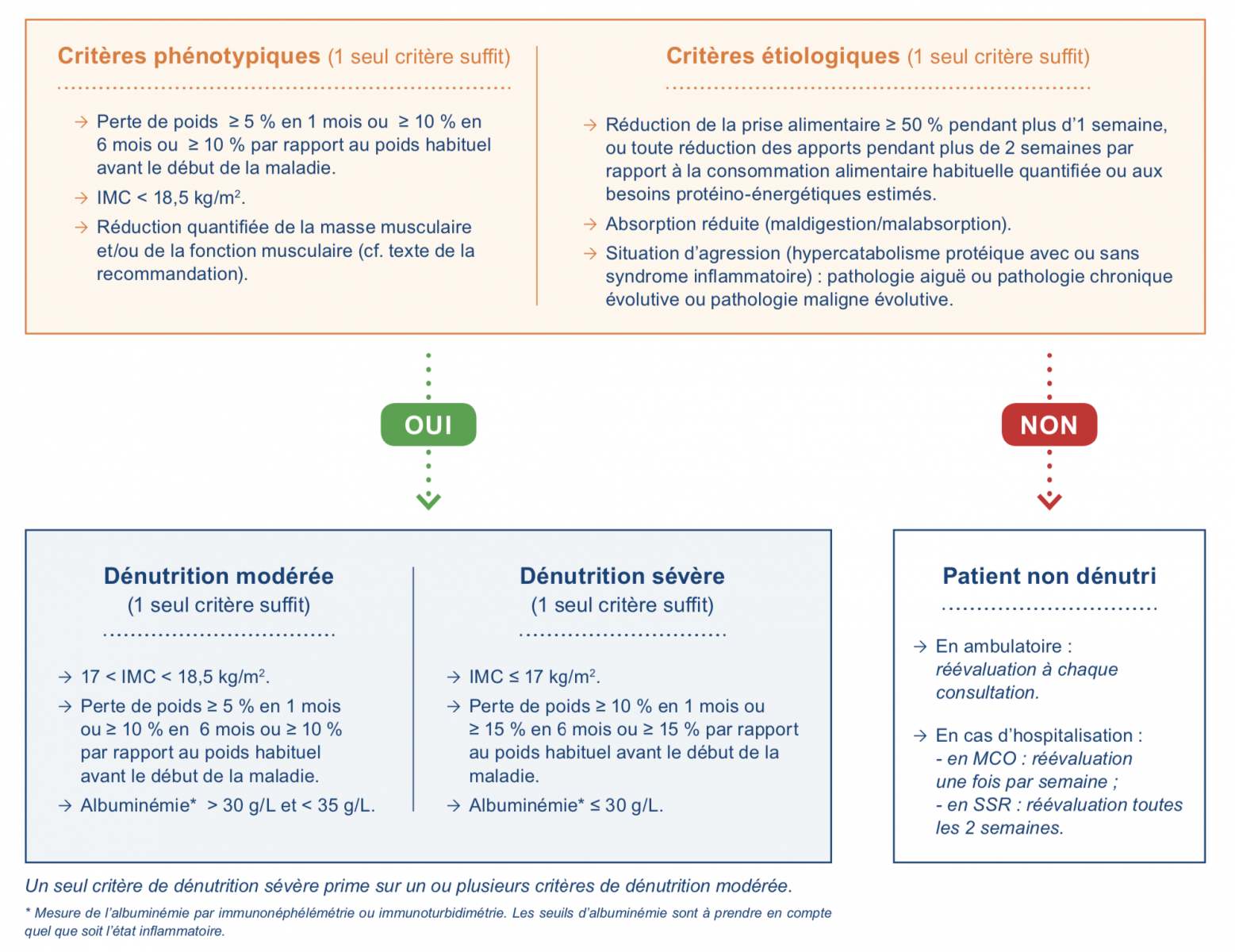
B) Diagnostic de la dénutrition de l’adulte
Critères pour le diagnostic de dénutrition : présence d’au moins 1 critère phénotypique et 1 critère étiologique.

C) Diagnostic de la dénutrition de la personne âgée
Critères pour le diagnostic de dénutrition : présence d’au moins 1 critère phénotypique. Il n’y a pas de critère étiologique.


ÉVOLUTION/PRONOSTIC
Votre texte ici
PRÉVENTION
Votre texte ici
SURVEILLANCE
Votre texte ici
CAS PARTICULIERS
Votre texte ici
THÉRAPIES FUTURES
Votre texte ici
