Varicocèle

INTRODUCTION/GÉNÉRALITÉ
- Une varicocèle définie comme une dilatation anormale et/ou tortueuse des veines scrotales du plexus pampiniforme.1
- Elle survient à gauche dans 90 % des cas, par une insuffisance valvulaire à l'abouchement de la veine spermatique gauche dans la veine rénale gauche, générant un reflux veineux, vers ou après la puberté. À droite la veine se draine dans la veine cave inférieure. 1 1
- Varicocèle droite : elle est rare, il faut rechercher une obstruction de la veine spermatique.
HISTORIQUE
Votre texte ici
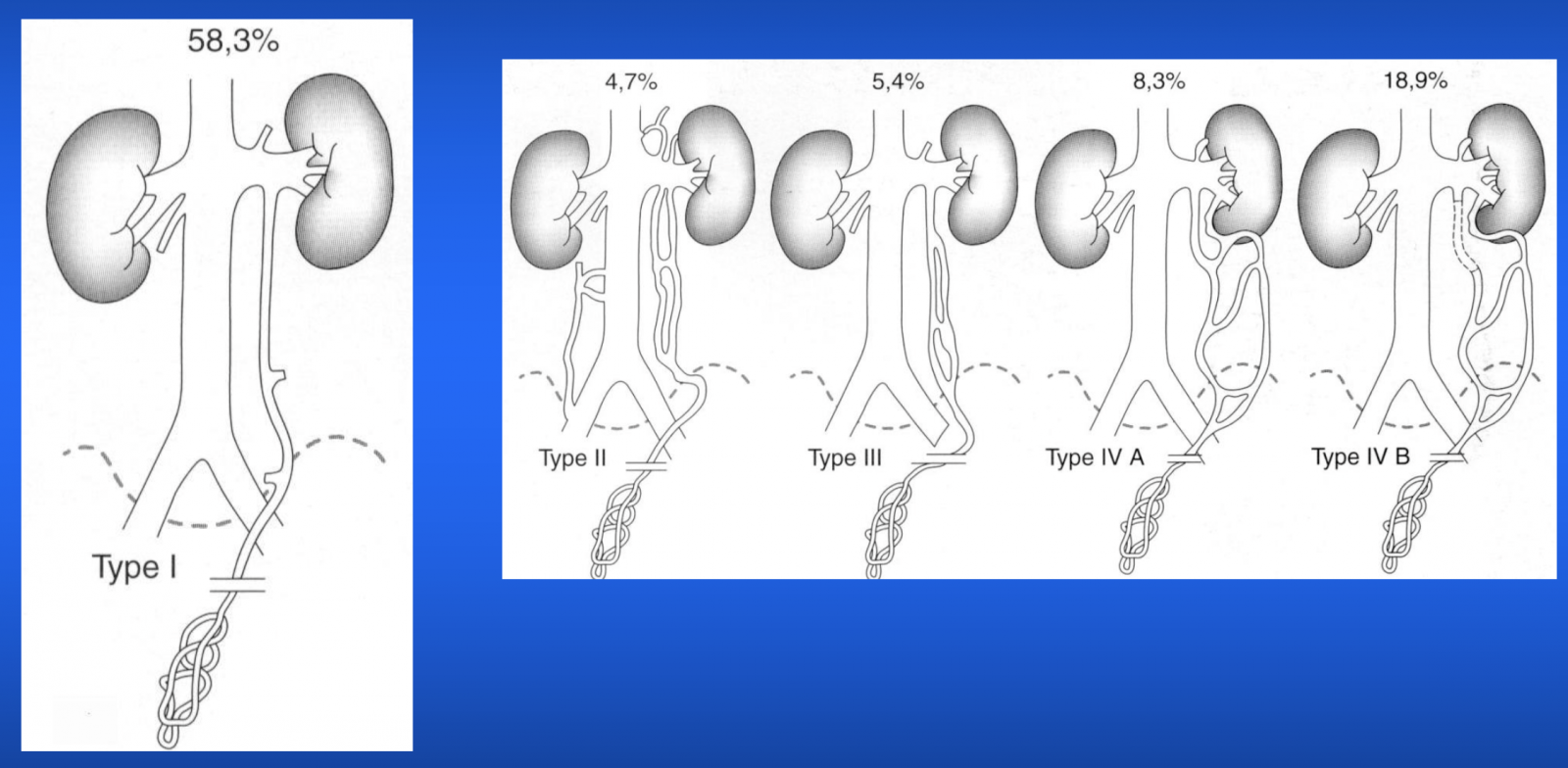
Anatomie
A) Variantes anatomiques
- Intérêt de l'embolisation le plus bas possible au dessus de la branche ilio-pubienne.
PHYSIOPATHOLOGIE
- La varicocèle clinique est classiquement une pathologie unilatérale gauche. Cette asymétrie s’expliquerait par le fait que la pression au sein de la veine rénale gauche où se jette la veine spermatique gauche est plus élevée que dans la veine cave avec également un trajet à gauche plus long.1 1
- L'association exacte entre réduction de la fertilité masculine et varicocèle n'est pas connue mais des publications de la WHO (OMS) indiquent clairement que la varicocèle est associée à des anomalies spermatiques, une diminution du volume testiculaire et une dégradation de la fonction des cellules de Leydig. L'élévation de la température testiculaire et le reflux veineux spermatique semblent jouer un rôle important dans la dysfonction testiculaire occasionnée par la varicocèle. Cependant, la physiopathologie exacte des lésions induites par la varicocèle n'est pas, à ce jour, complètement élucidée.1
ÉPIDÉMIOLOGIE
- Dans les études épidémiologiques, la fréquence de la varicocèle est située aux alentours de 15 % à 20 % de la population générale masculine.1 1
- Environ 15 à 18% des adolescents seraient porteurs de varicocèle dont environ 10% de grade I, 4% de grade II et 1% de grade III.1
- Bien que la majorité des hommes présentant une varicocèle soit fertile, cette anomalie est plus fréquente chez les hommes ayant une infertilité, atteignant 35 % des hommes présentant une infertilité primaire, et plus de 70 % avec une infertilité secondaire.1 1 1 1 1 1
- La varicocèle est bilatérale dans 1,5 % et unilatérale droite dans 0,2 %. Chez l’homme infertile, elle est unilatérale gauche dans 85 à 90 % des cas.1
FACTEURS DE RISQUES
Votre texte ici
EXAMEN CLINIQUE
Un examen clinique doit être réalisé chez tout homme dans un contexte d’infertilité. Une varicocèle doit être évoquée en cas d’infécondité secondaire (Avis d’experts).1
A) Contexte
La varicocèle peut être diagnostiquée lors de différents contextes cliniques :
- bilan d’infertilité (tout homme impliqué dans un projet de fertilité non abouti doit pouvoir bénéficier d’un examen clinique)
- découverte fortuite lors d’un examen médical
- gêne médicale ou esthétique.
B) L'interrogatoire
-
Le plus souvent asymptomatique
- Recherche des douleurs/pesanteur scrotales, surtout vespérale (accentuée en fin de journée) et en orthostatisme avec gêne à la marche.
- Recherche une hypotrophie testiculaire, une infertilité, une gêne esthétique.
- Les plaintes algiques doivent également être prises en compte : elle peuvent être liées à des accidents microthromobotiques, mais sont plus généralement liées au frottement dans la culotte, par exemple lors d'exercices.1
C) L'examen physique est effectué en position debout puis couchée
L’examen physique est réalisé chez un patient allongé puis debout. La manœuvre de Valsalva permet de sensibiliser l’examen et de démasquer une varicocèle clinique non palpée au repos (Avis d’experts). Il recherche : 1
- une dilatation variqueuse du cordon parfois visible sous la peau.
- une asymétrie de volume testiculaire (notamment chez l’adolescent) ;
- Il retrouve une tuméfaction molle et serpigineuse à la partie supérieure et postérieure de l’hémi scrotum. Cette tuméfaction s'atténue en position couchée et augmente à la toux et lors de la manœuvre de Valsalva (expiration forcée à glotte fermée augmentant la pression intra-abdominale).
-
Attention, toute varicocèle d'apparition rapide doit faire éliminer un obstacle sur la veine spermatique (adénopathie, thrombus), notamment, à gauche, un cancer du rein gauche avec thrombus veineux.
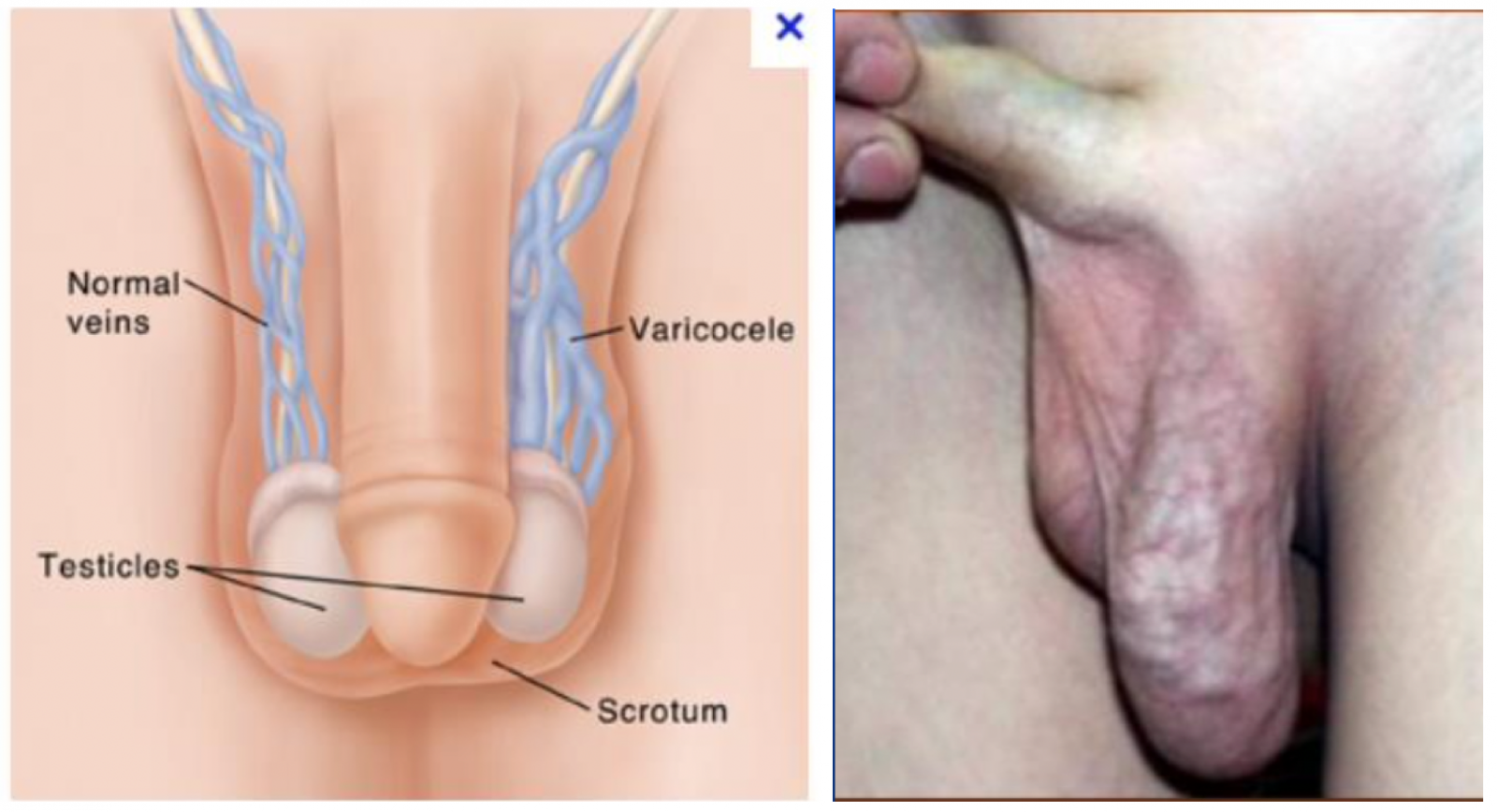
D) Classification
Il existe quatre grades de la varicocèle définis par la classification de Dubin et Amelar :1
- Grade 0 ou Infra clinique : la varicocèle est non visible, non palpable et détectable uniquement en échograpgie-Doppler.
- Grade I pour lequel la maladie est palpable après manoeuvre de Valsalva mais non visible.
- Grade II où elle est non visible mais palpable se remplissant par gravité en position debout sans manoeuvre de Vasalva.
- Grade III où elle est visible et palpable au repos (sans Vasalva) en position debout.
La clinique demeure le standard pour le diagnostic des varicocèles, bien qu’il soit relativement examinateur dépendant en particulier pour le grade.1 1
EXAMENS COMPLÉMENTAIRES
A) L'échographie-Doppler
L’ESUR-SPWIG (European Society of Urogenital Radiology Scrotal and Penile Imaging Working Group) a récemment émis des recommandations concernant l’échographie-doppler scrotale dans le cadre de l’exploration d’une varicocèle.1 Elles préconisent de réaliser un protocole standardisé, le compte-rendu devant comporter les informations suivantes (Avis d’experts) :
1) Volume testiculaire, échogénicité et échostructure :
- Le volume testiculaire doit être mesuré dans tous les cas car il est corrélé à la fonction testiculaire chez les hommes infertiles et/ou atteints d’une varicocèle (Avis d’experts).
2) Permet d'affirmer le diagnostic (met en évidence une dilatation variqueuse)
-
Veines : structures tubulaires hypoéchogènes, tortueuse, situées le long du cordon spermatique et en arrière du testicule, satellite de l’épididyme
-
Diamètre de la plus grosse veine mesurée en position debout (et couché) et pendant la manœuvre de Valsalva.
-
Un diamètre veineux de 3mm ou plus peut être considéré comme diagnostique d’une varicocèle lorsqu’il est mesuré chez un patient en position debout et pendant la manœuvre de Valsalva, (NP 2, GR B).1
3) Changements de flux au Doppler couleur et spectral en fonction de la position du patient, avant et pendant la manœuvre de Valsalva.1
- L’inversion du flux artériel lors de la manœuvre de valsalva témoin de l’ischémie artérielle induite par le reflux.1
- Un reflux dans les veines testiculaires de plus de 2 secondes lorsque le patient est debout et pendant la manœuvre de Valsalva doit être considéré comme anormal (NP 4, GR C) [16].
- En revanche, la mesure de la vitesse du pic de reflux est considérée comme facultative (Avis d’experts).1
4) Anomalies testiculaires ou extra-testiculaires
- Un examen échographique étendu à l’abdomen à la recherche d’un processus tumoral est recommandé chez les enfants de moins de 9 ans présentant une varicocèle d’apparition récente (NP. 2, GR B), et chez l’adulte si la varicocèle est importante, d’apparition récente et persiste en position couchée (NP 4, GR C).1
5) Présence et rapport de la varicocèle, avec le testicule (au niveau du canal inguinal, du cordon, autour du testicule, intratesticulaire)
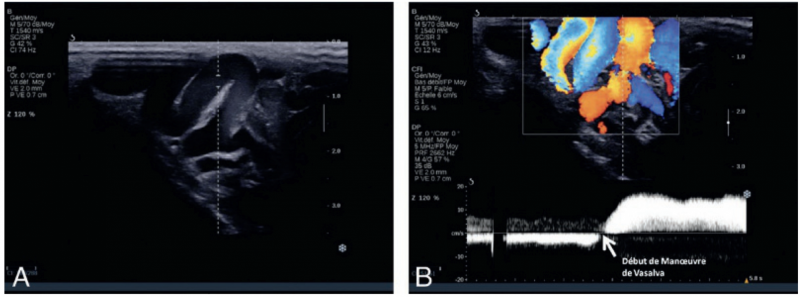
B. Aspect de reflux en Doppler à la manœuvre de Vasalva dans une varicocèle.
B) Le spermogramme
- L’évaluation de l’homme infertile ayant une varicocèle doit comporter au moins deux spermogrammes. Il est souvent altéré en présence d’une varicocèle, l’oligoasthénotératozoospermie étant l’anomalie la plus fréquente.1
Les autres examens complémentaires tels que la thermographie, la scintigraphie, et la phlébographie spermatique ne sont pas indiqués dans le bilan diagnostique de la varicocèle (Accord professionnel). Cette dernière peut être utile pour étudier l’anatomie veineuse en cas de varicocèle récidivante après traitement.
DIAGNOSTICS DIFFÉRENTIELS
Votre texte ici
ÉTIOLOGIE
A) Primitives
- insuffisance veineuse primitive (la plus fréquente)
B) Secondaires
1) Pince vasculaire :
- veine spermatique dans veine rénale G, pince aorto-mésentérique sur la veine rénale gauche)
2) Tumeurs :
- type : tumeur rétro-péritonéale (corticosurrénalome +++), carcinome rénal.
- Mécanisme :
- envahissement de la veine rénale,
- compression de la veine rénale,
- drainage direct entre la tumeur et la veine spermatique
3) Thrombose cruorique de la veine rénale gauche
COMPLICATIONS
A) Retentissement sur la fertilité
1) Causes classiques :
- Stase veineuse avec accumulation de métabolites testiculaires ou de testostérone
- Hypoxie testiculaire : atteinte de la microcirculation (IR↑)
- Augmentation de la température scrotale
- Reflux des métabolites toxiques d’origine rénale ou surrénalienne (cathécolamines, sérotonine, prostaglandines)
- Perturbation de l’axe hypothalamo-hypophysaire
- Insuffisance testiculaire primitive
2) Données récentes
- Stress oxydatif : élévation des radicaux libres et déficit des mécanismes anti-oxydants
- Altération et fragmentation de l’ADN des spermatozoïdes : DNA damage
- Apoptose
- Anomalies des aquaporines
- Anomalie de contraction des canaux déférents...
PRISE EN CHARGE THÉRAPEUTIQUE
A) Objectifs
- Le principe du traitement est d’oblitérer les veines pathologiques qui constituent la varicocèle (interrompre le drainage veineux spermatique) pour protéger le testicule des effets nocifs du reflux veineux et restaurer ou améliorer les fonctions testiculaires, soit par embolisation endovasculaire (radiologie interventionnelle) soit par ligature chirurgicale (cœlioscopie, ou voie inguinale).
-
Les études comparant la cure chirurgicale de varicocèle et le traitement par embolisation rétrograde sont rares.1 1 1 1 1 1
-
Malheureusement, il n’existe aucune étude de fort niveau de preuve comparant la technique chirurgicale de référence (la cure chirurgicale par voie sub-inguinale avec magnification optique) et l’embolisation percutanée.
B) Indication
1) Lorsqu'un couple consulte pour infertilité et que l'homme présente une varicocèle, plusieurs conditions doivent être réunies pour porter l'indication du traitement : 1 1
- la varicocèle est palpable à l'examen clinique du scrotum,
- l'infertilité du couple est documentée,
- il n'existe pas de problème d'infertilité féminine ou celle-ci est potentiellement curable,
- il existe au moins une anomalie des paramètres spermatiques au spermogramme.
--> Discussion si : varicocèle infra-clinique et infertilité.1
2) En dehors de la démarche de procréation d'un couple infertile
- Un patient ayant une varicocèle palpable associée à des anomalies spermatiques au spermogramme et posant la question de sa fertilité ultérieure peut être également un candidat au traitement de la varicocèle.
- Patient symptomatique et varicocèle cliniquement palpable
- Les adolescents ayant une varicocèle uni- ou bilatérale et chez qui est mis en évidence, de façon objective, une réduction de la taille du testicule ipsilatéral à la varicocèle, doivent également être considérés comme candidats au traitement.1 1 1 1 S'il n'y a pas clairement de réduction du volume testiculaire, ils doivent être suivis annuellement avec mesure objective du volume testiculaire et éventuellement avec un spermogramme dans le but de détecter le signe le plus précoce d'altération testiculaire secondaire à la varicocèle. Le traitement de la varicocèle doit être proposé dès les premières détections d'anomalie testiculaire ou spermatique.1 1 1 1 1 1 Deux études prospectives randomisées ont montré une augmentation de la taille testiculaire ipsi- et controlatérale chez des adolescents ayant bénéficié d'un traitement de la varicocèle comparativement à ceux qui n'ont pas été traités.1 1 Une étude de suivi de cohorte mesurant la taille testiculaire d'enfants en croissance a mis en évidence un arrêt du développement testiculaire coincidant avec l'apparition d'une varicocèle et une normalisation de la taille testiculaire après traitement.
C) Traitements médicaux
- Actuellement il n’existe pas de preuve de l’efficacité des traitements veinotoniques et des AINS sur les effets de la varicocèle en contexte d’infertilité (Avis d’experts).
- Associées à une élévation du scrotum et une limitation de l’activité physique, l’utilisation d’AINS s’accompagnerait d’une résolution de la douleur chez 4 à 15 % des varicocèles symptomatiques.1 1 1
- Les traitements symptomatiques à visée antalgique peuvent être proposés dans l’attente de la prise en charge chirurgicale (Avis d’experts).
- Les antioxydants prescrits après varicocélectomie paraissent améliorer la qualité des paramètres du sperme : une récente revue systématique avec méta-analyse portant sur 576 patients issus de 6 études a montré des améliorations significatives de la concentration, de la mobilité totale, et progressive (p <.00001) et de la morphologie des spermatozoïdes sur le spermogramme réalisé à 3 mois post-varicocélectomie dans le groupe ayant reçu des antioxydants.1
- Aucun traitement médical n’est curatif de la varicocèle (Avis d’experts).
D) Techniques opératoires
- Il y a deux approches thérapeutiques de la varicocèle : la chirurgie et l'embolisation percutanée.
- Le traitement chirurgical de la varicocèle peut être réalisé par différentes voies d'abord : rétropéritonéale, inguinale ou subinguinale, ou par laparoscopie.
- Le traitement par embolisation percutanée est réalisé par cathétérisme puis embolisation de la (ou des) veine(s) spermatique(s) refluante(s).
- Aucune de ces méthodes n'a fait preuve de supériorité par rapport aux autres dans leur aptitude à améliorer la fertilité.
1) Traitement chirurgical
- Il nécessite souvent une anesthésie générale ou loco-régionale, mais le traitement sous anesthésie locale est possible.1
- La cure chirurgicale de la varicocèle peut être réalisée selon différentes techniques de chirurgie ouverte (rétropéritonéale, inguinale et subinguinale) ou par cœlioscopie.
- Ces techniques diffèrent par les taux de récidive et de complications potentielles.
- La varicocélectomie microchirurgicale par voie subinguinale apparaît comme la méthode de référence 1 1 1 1 1 1 entraînant le moins de récidive et de complications (NP3 GRC). Elle nécessite une courbe d’apprentissage et la disponibilité du matériel de microchirurgie (des loupes ou un microscope opératoire).1 1 (Niveau 1, grade A). La magnification optique permet une préservation artérielle et lymphatique en réduisant le risque de persistance ou de récidive de la varicocèle.1 1 (Niveau 2, grade B).
-
Pour certains, l’utilisation d’un doppler per opératoire et d’un agent vasodilatateur (papavérine) permettent d’améliorer le repérage des structures artérielles.1 1 L’extériorisation du testicule afin de réaliser une ligature des veines gubernaculaires qui avait été proposée afin de diminuer encore le taux de récidive après varicocélectmie sub-inguinale microchirurgicale 1 n’entrainerait aucune amélioration des paramètres du sperme, ou du taux de grossesses, et augmenterait le risque d’orchididymite (RR=4,36, IC à 95 %=1,12-16,99, p =0,034) et d’œdème scrotal (RR=4,25, IC 95 %=2,40-7,54, p =0,0001) post-opératoires, et le temps opératoire, d’après une récente revue systématique et métaanalyse incluant1139 patients provenant de 8 études.1
-
Les autres techniques comprennent la ligature haute par abord rétropéritonéal ou coelioscopique. Elles entraînent des taux de récidive élevés (4-29 %) par rapport à la technique de référence subinguinale microchirurgicale avec magnification (0,8-4 %).1 1 1
-
Le traitement par laparoscopie a été utilisé pour traiter la varicocèle mais cette voie d'abord comporte des risques de complications intra-péritonéales majeures comme plaie intestinale, vésicale ou vasculaire. Bien que rares, ces complications sont sévères et peuvent nécessiter une laparotomie correctrice.1 1 1 1 1
-
Les complications potentielles de la cure chirurgicale de varicocèle sont peu fréquentes et généralement bénignes (NP3, GRC). Elles surviennent dans 1 à 10 % des cas. Les complications potentielles de la chirurgie ouverte sont l’infection de paroi, l’hydrocèle, la persistance ou la récidive de la varicocèle et exceptionnellement l’atrophie testiculaire.1
2) Traitement endovasculaire par embolisation
a) Embolisation antérograde
- Elle consiste à réaliser une sclérothérapie de la veine spermatique par un abord ouvert inguinal ou scrotal haut.
- Elle peut être réalisée sous anesthésie locale.
- La phlébographie antérograde doit être réalisée avant la sclérothérapie pour étudier la distribution veineuse issue du cordon spermatique afin d’éviter des complications.1 1 1 1
- La sclérothérapie antérograde de Tauber est avec la microchirurgie subinguinale la technique chirurgicale qui est associée au plus faible risque d’hydrocèle.1
- À noter que des cas d’ischémie colique ont été exceptionnellement rapportés avec cette procédure.1 1 1
b) embolisation rétrograde
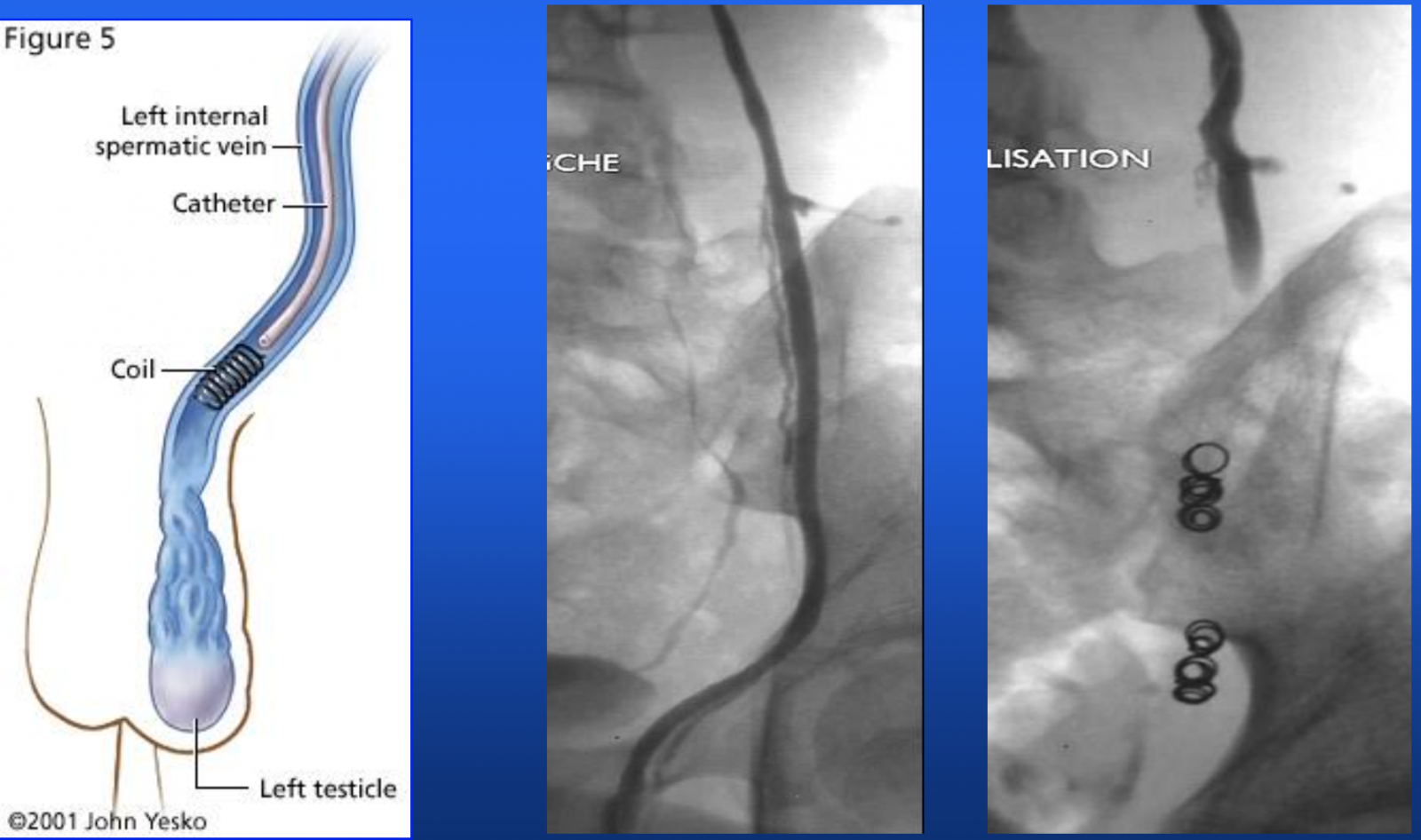
- L’embolisation percutanée de la varicocèle utilise des coils métalliques et/ou des agents sclérosants et/ou colles biologiques pour obstruer les veines spermatiques dilatées.
- L’embolisation percutanée nécessite un opérateur expérimenté en radiologie interventionnelle, un plateau de radiologie interventionnelle et implique un contrôle scopique peropératoire (irradiant).
- Certaines varicocèles ne sont pas accessibles à l’embolisation pour des raisons anatomiques. 1 1 1
- Les échecs de réalisation d’une embolisation sont en moyenne de 13 % dans une méta-analyse récente.1 Une intervention chirurgicale peut être proposée en cas d’échec de l’embolisation.
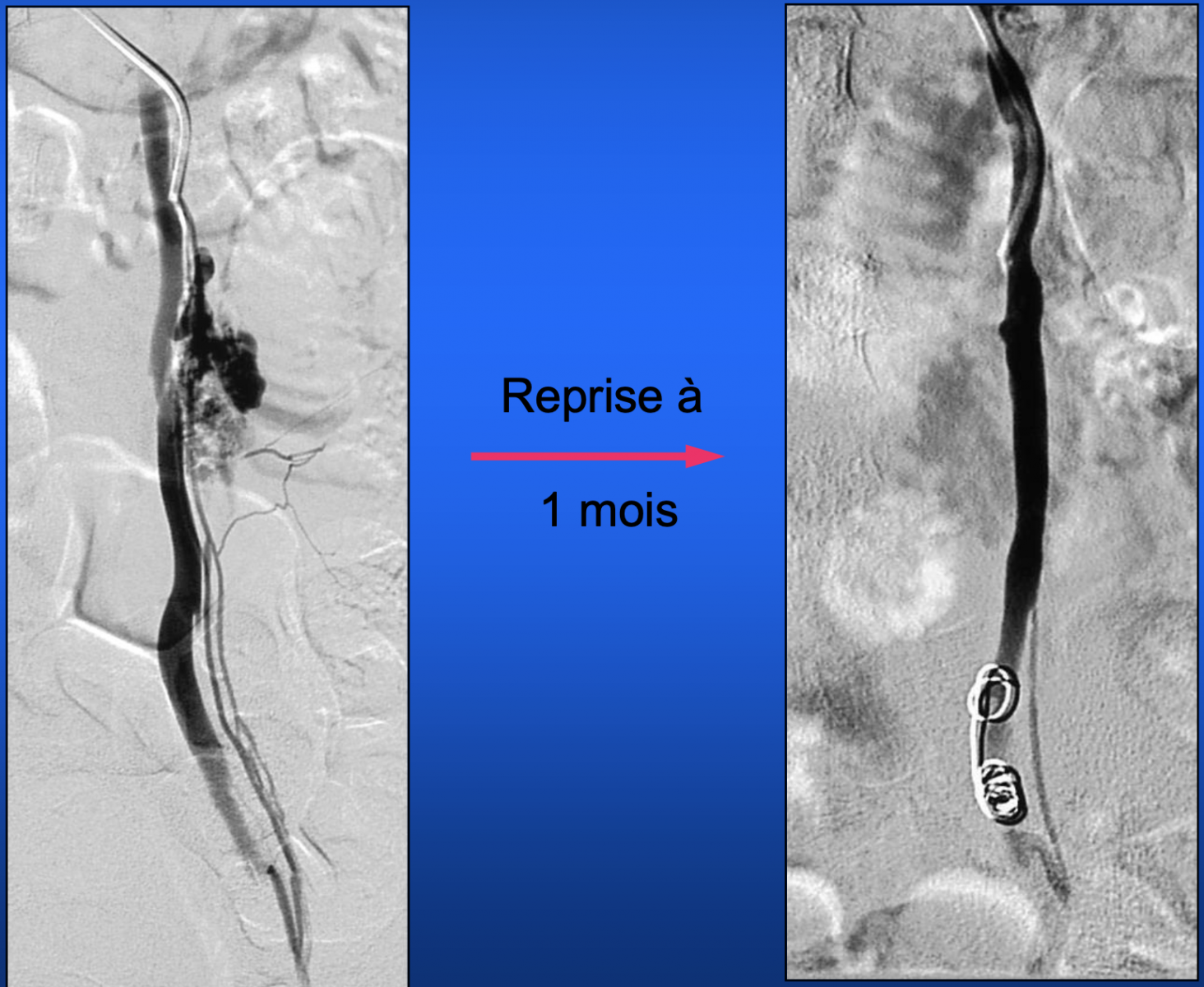
- Les taux de récidive sont entre 2 et 13 %.1 1 1
+ Avantages :
- Aussi efficace que la chirurgie
- Absence d’hospitalisation
- Absence d’anesthésie générale
- Absence d’incision
- Moins de douleur qu'après une chirurgie classique par voie inguinale.
- Permet de traiter les 2 cotés en même temps
- Moins de complications, notamment infectieuses
- Reprise du travail en 24-48 heures
+ Abord et cathétérisme
A l’aide d’une ponction d’une veine du bras ou de la cuisse, un cathéter est introduit jusqu’à la veine testiculaire afin d’y déposer des substances permettant d’obstruer définitivement la veine dilatée.1
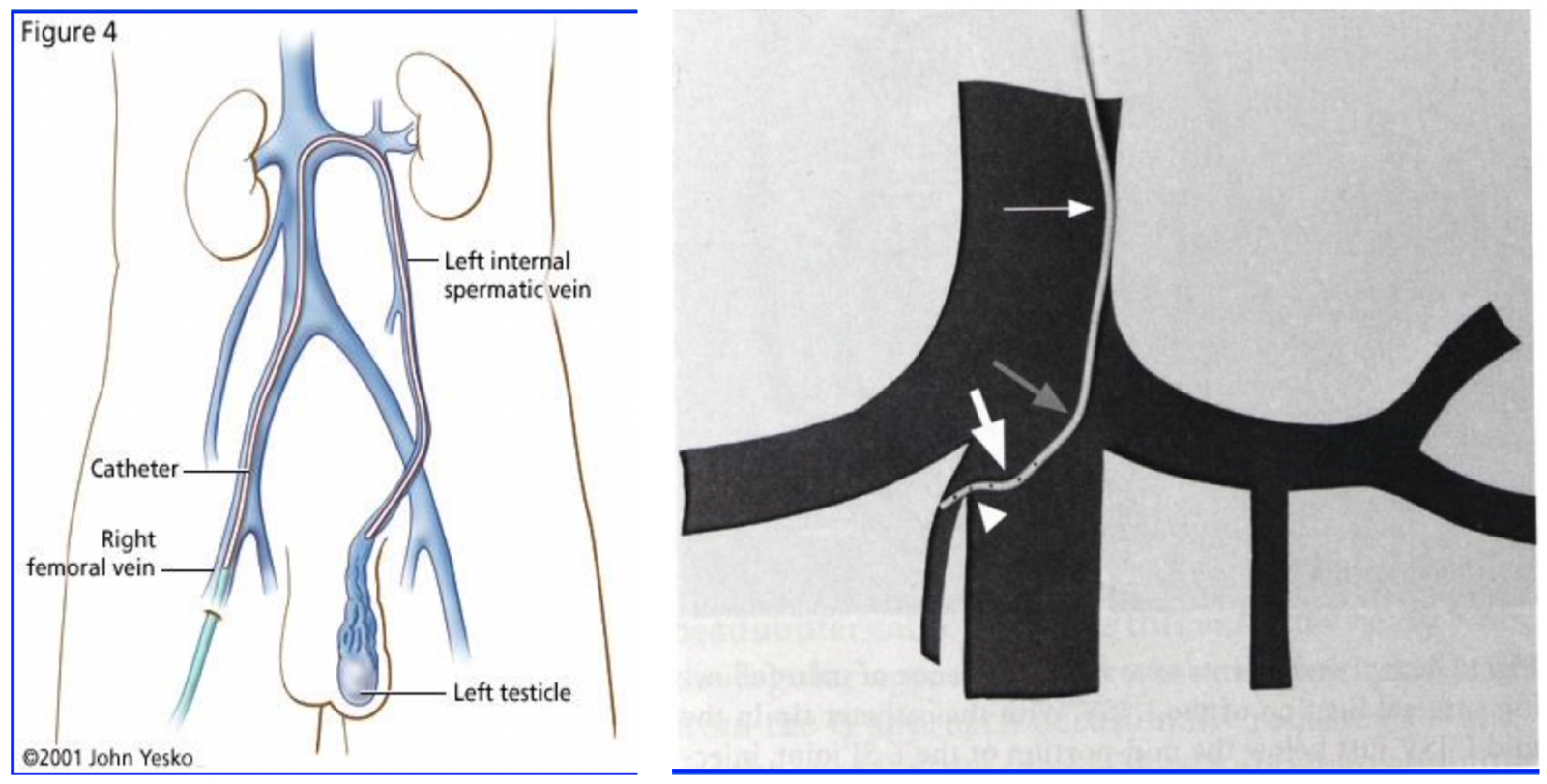
+ Embolisation
- Bas au niveau pelvien, en regard de la projection de l’épine sciatique ou de la partie basse de l’interligne sacroiliaque
- Sous compression inguinale +++
- Embols liquide ou coils
+ Complications
- Migration du matériel : exceptionnelle, liée a un largage trop proximal
- Thrombose du plexus pampiniforme (<1%) :
- secondaire à l’utilisation d’emboles liquides
- prévenu par la compression du plexus au moment de l’injection
- peut être évité en débutant par des coils
- souvent douloureux et fébrile, nécessite ATB et AINS prolongés
- peut être asymptomatique
- Autres thrombophlébites : thrombose de la veine rénale.
- Perforations vasculaires, saignements et hématomes, un sepsis, une fibrose rétropéritonéale, et des sténoses urétérales.1
+ Résultats
- Efficacité clinique : 83-96%
- Récidives à 6 semaines : 7-16%
- Amélioration du spermogramme et grossesse : résultats contradictoires/controverses
ÉVOLUTION/PRONOSTIC
L'évolution est variable :
- Une varicocèle peut très bien ne jamais gêner le patient.
- À l'inverse, elle peut occasionner une gêne qui augmente avec les années pour devenir quasi-permanente. Parfois, la varicocèle n'est gênante que par périodes.
PRÉVENTION
A) indications de congélation de sperme dans le cadre de la prise en charge d’une varicocèle 1
Une congélation de sperme devrait être discutée dans les situations suivantes avant d’envisager le traitement d’une varicocèle : (Accord professionnel)
- sur un testicule unique anatomique ou fonctionnel
- en cas d’ OATS sévère (Numération<1M/ml).
SURVEILLANCE
A) Surveillance après traitement de la varicocèle
- Le spermogramme constitue la base du suivi après le traitement d’une varicocèle. Chez l’homme infertile traité de sa varicocèle, un spermogramme devrait être réalisé tous les trois mois pendant la première année (Avis d’experts, GR 3).
- Les données disponibles ne permettent pas de soutenir l’utilisation systématique d’un suivi échographique (GRC).
- Si le spermogramme post-opératoire n’est pas satisfaisant (en particulier en cas de dégradation du spermogramme après une amélioration initiale), les patients doivent être évalués cliniquement et par écho-doppler. Cette évaluation aura pour objectif de mesurer le volume des testicules et d’identifier les signes de maladie persistante ou récidivante (NP. 2, GR B).1
- Si la varicocèle persiste ou récidive, une phlébographie spermatique peut être réalisée pour identifier le site du reflux veineux persistant ou les collatérales en cause en vue d’une cure chirurgicale ou d’une embolisation percutanée des veines refluantes. (avis d’experts, GR C).
THÉRAPIES FUTURES
Votre texte ici
CAS PARTICULIERS
Votre texte ici
